تفاوت بیماری کرون و کولیت اولسراتیو
کولیت اولسراتیو:
کولیت اولسراتیو (UC) نوعی بیماری التهابی روده (IBD) است که در آن پوشش روده بزرگ (روده بزرگ) و یا رکتوم ملتهب می شود. التهاب مداوم است و ممکن است در تمام یا قسمتی از کولون گسترش یابد و اغلب از رکتوم شروع می شود. زخم ها مربوط به التهاب مزمن است که می تواند باعث ایجاد چرک، مخاط و خون در مدفوع شود. این معمولاً منجر به درد شکم و نیاز مکرر به تخلیه روده بزرگ می شود.
بیماری کرون:
بیماری کرون نوعی بیماری التهابی روده (IBD) است. این بیماری می تواند هر بخشی از دستگاه گوارش از دهان تا مقعد را تحت تاثیر قرار دهد و التهاب در برخی از قسمت های دستگاه گوارش در بین نواحی سالم رخ می دهد. علاوه بر این، التهاب ممکن است در تمام ضخامت دیواره روده گسترش یابد.
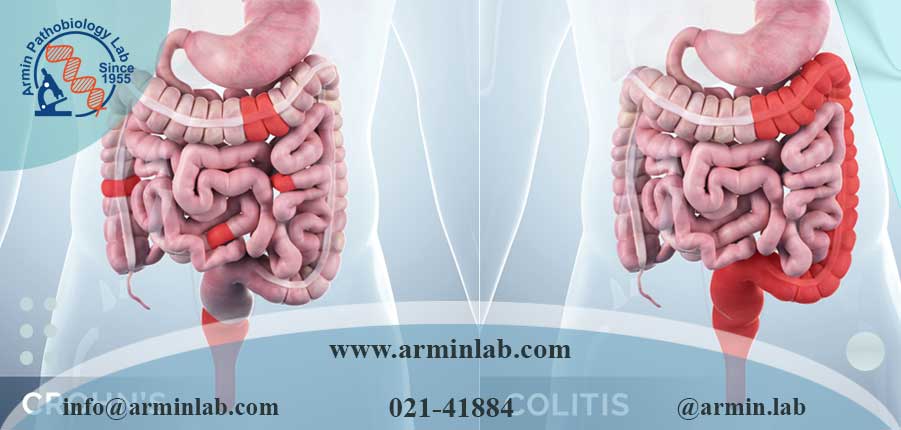
بیماری کرون میتواند هر بخشی از دستگاه گوارش از دهان تا مقعد را درگیر کند، اما معمولاً انتهای روده کوچک (ایلئوم) و ابتدای کولون را درگیر میکند. التهاب روده می تواند “جهش یابد” یا نواحی طبیعی را در بین تکه های روده بیمار باقی بگذارد. همچنین می تواند کل ضخامت دیواره روده را تحت تاثیر قرار دهد.
محرک های غذایی برای بسیاری از افراد مبتلا به بیماری کرون نگران کننده است، زیرا برخی غذاها ممکن است برای برخی افراد باعث التهاب و بروز علائم شوند.
تشخیص تفاوت بین کولیت اولسراتیو و کرون:
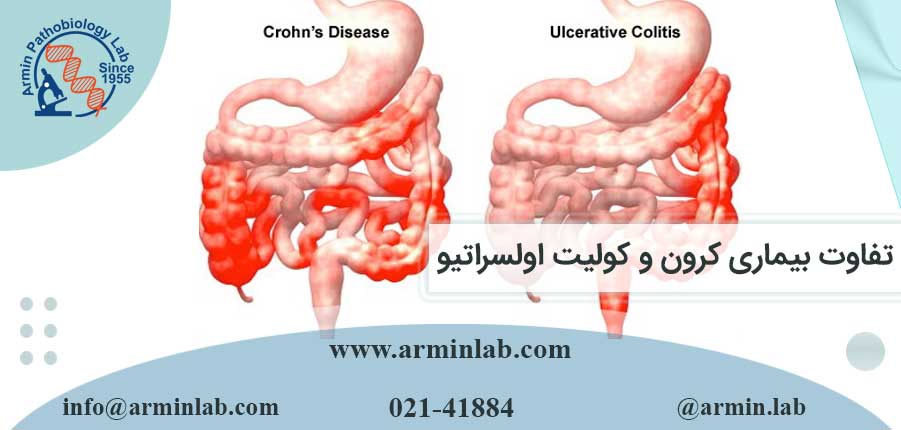
در کولیت اولسراتیو، التهاب محدود به روده بزرگ است و مداوم است. در بیماری کرون، التهاب می تواند «جهش کند» و در مکان های متعددی در دستگاه گوارش باشد. تصویر زیر این تفاوت ها را نشان می دهد:
نمودار روده کوچک و بزرگ
علائم بیماری کرون:
- اسهال
- گرفتگی های شکمی
- درد شکم
- تب
- خون در مدفوع
- خستگی
- کاهش وزن
- بی اشتهایی
علائم همچنین ممکن است از عوارض بیماری ثانویه مرتبط با بیماری شدید کرون رخ دهد. برخی از این موارد شامل درد مربوط به فیستول و انسداد روده است.
علائم کولیت اولسراتیو:
- اسهال
- گرفتگی های شکمی
- درد شکم
- خون در مدفوع
- خستگی
- کاهش وزن
- بی اشتهایی
جدول مرجع سریع بیماری کرون در مقابل کولیت اولسراتیو:
جدول زیر شباهت ها و تفاوت های بین بیماری کرون و کولیت اولسراتیو، از جمله علائم و درمان هر دو بیماری را تفسیر کرده است.
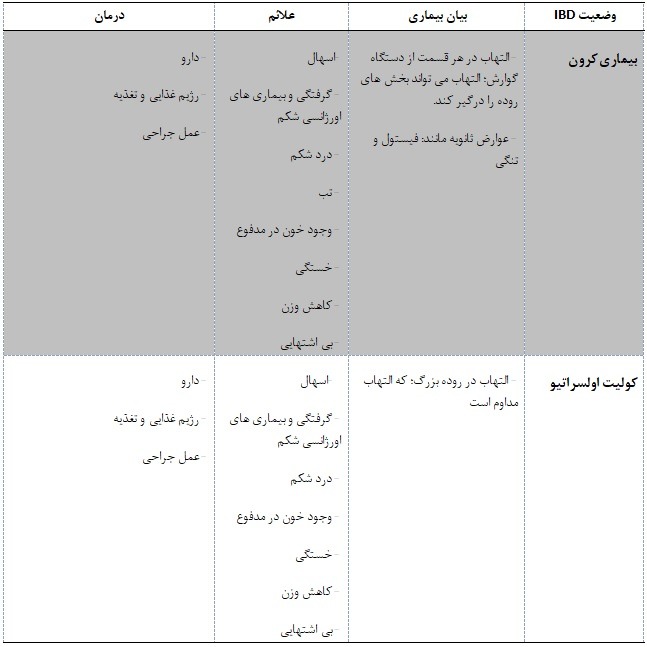 ممکن است کولیت اولسراتیو کمی شایع تر از بیماری کرون باشد.
ممکن است کولیت اولسراتیو کمی شایع تر از بیماری کرون باشد.
علت بیماری کولیت اولسراتیو و بیماری کرون:
چندین عامل اصلی که محققان میآموزند میتوانند باعث ایجاد IBD شوند عبارتند از:
-
ژنتیک:
بیماری IBD معمولاً در خانواده ها ایجاد می شود، بنابراین اگر فرد یا یکی از بستگان نزدیک او به این بیماری مبتلا باشند، اعضای خانواده او شانس بیشتری برای ابتلا به کرون یا کولیت دارند.
-
میکروبیوم:
تحقیقات نشان میدهد که در بسیاری از بیماری های مزمن، از جمله IBD، میکروبیوم ها چندان سالم نیستند. در اینجا دو مورد که ما در حال حاضر برای افراد مبتلا به بیماری کرون و کولیت اولسراتیو داریم عبارتنداز:
-
تعادل باکتری های “خوب” و “بد” از بین می رود و تسلط باکتری های بد شروع می شود.
با وجود باکتری های خوب کمتر در اطراف روده، تنوع یا تعداد انواع مختلف موجودات زنده در میکروبیوم روده کاهش می یابد. خبر خوب این است که میتوان سلامت روده را تغییر داد. تحقیقات در حال ظهور است که رژیم غذایی نقش بزرگی در شکل دادن به ترکیب میکروبیوم ایفا می کند. به این معنی که ما قدرت کمک به میکروبیوم های روده خود را داریم.
-
سیستم ایمنی بدن:
تحقیقات نشان میدهد که کرون و UC میتوانند در اثر تعامل بین ویروس یا عفونت باکتریایی در روده و پاسخ ایمنی بدن ایجاد شوند. در افراد مبتلا به IBD، تصور میشود که سیستم ایمنی اشتباه میکند و فکر میکند که چیزهای بیضرر در روده مانند: باکتری ها، غذا، بافت های سالم بدن یا سایر مواد بیضرر یا حتی مفید مهاجم خارجی هستند، بنابراین سیستم ایمنی پاسخ التهابی نشان میدهد. سلول های ایمنی در روده ها تجمع میکنند و باعث علائم IBD مانند: درد شکمی، اسهال، خونریزی مقعدی، کاهش وزن، تب و خستگی و ضخیم شدن دیواره روده میشوند. این التهاب مزمن است، به این معنی که از بین نمی رود.
-
عوامل محیطی:
به نظر می رسد عوامل محیطی در جایی که فرد زندگی می کند در توسعه IBD نقش دارد. بروز IBD در کشورهای پیشرفته بیشتر از کشورهای در حال توسعه و در مناطق شهری نسبت به مناطق روستایی بیشتر است.
این اطلاعات می تواند تا حدی با افزایش دسترسی به مراقبت های بهداشتی و سوابق پزشکی بهتر در کشورهای توسعه یافته تر از کشورهای کمتر توسعه یافته توضیح داده شود.
همچنین، محققان این فرضیه را مطرح کردند که بهبود وضعیت بهداشتی در کشورهای صنعتی ممکن است قرار گرفتن در معرض عفونت ها را در دوران کودکی کاهش دهد. بنابراین بلوغ، سیستم ایمنی مخاطی را محدود میکند، که میتواند منجر به پاسخ ایمنی نامناسب در مواجهه با میکروارگانیسم های عفونی در اواخر زندگی شود.
در رابطه با محیط زیست، محققان به یک اجماع کلی رسیدند که “رژیم غذایی غربی” معمولی، موجود در مناطقی که در بخش غربی جهان ذکر شد، می تواند شیوع IBD را افزایش دهد! رژیم غذایی غربی تاکید زیادی بر گوشت، اسیدهای چرب غیراشباع امگا 6 و قندهای ساده دارد – این رژیم باعث افزایش التهاب می شود.
تشخیص بیماری کرون و کولیت اولسراتیو:
هیچ نتیجه آزمایشی برای تشخیص IBD توسط پزشک کافی نیست. آزمایش هایی که معمولاً در فرآیند تشخیصی بیماری کرون و کولیت اولسراتیو مورد استفاده قرار میگیرند عبارتند از:
- آزمایشات خون
- آزمایش مدفوع
- کولونوسکوپی
- بیوپسی
- سی تی اسکن و یا اسکن MRI
هنگامی که پزشک تمام آزمایش ها را بررسی کند، می تواند بیماری کرون یا UC را تشخیص دهد.
آیا کولیت اولسراتیو به کرون تبدیل می شود؟
در برخی موارد، افرادی که مبتلا به کولیت اولسراتیو شناسایی شدند، بعداً مشخص می شود که واقعاً به بیماری کرون مبتلا هستند. این بیماران ممکن است از ابتدا به بیماری کرون مبتلا بوده باشند، حتی اگر این تشخیص اولیه نبود.
بخشی از دلیل این امر این است که بیماری کرون گاهی اوقات فقط روده بزرگ را تحت تأثیر قرار می دهد (به نام کولیت کرون) و به نظر می رسد که کولیت اولسراتیو تشخیص واقعی است. با گذشت زمان و آشکار شدن برخی از علائم، ممکن است تشخیص تغییر کند.
به طور کلی در حالی که بیماری کرون و کولیت اولسراتیو دو شکل اصلی بیماری التهابی روده (IBD) هستند، بیماری یکسانی نیستند و بر دستگاه گوارش تأثیر متفاوتی میگذارند.
5 راهکار خودمراقبتی بیماری کرون:
- رژیم غذایی و تغذیه مناسب
- خواب کافی و باکیفیت
- انجام فعالیت بدنی و ورزش
- مراجعه منظم پزشک
- مدیریت هیجانات و استرس
-
رژیم غذایی و تغذیه:
یک رژیم غذایی متعادل بخش مهمی از خودمراقبتی در برابر بیماری کرون است، زیرا غذایی که میخورید مستقیماً بر سلامت و تندرستی کلی تأثیر میگذارد. یک رژیم غذایی متعادل می تواند به حمایت از سیستم ایمنی سالم و ترمیم سلول های آسیب دیده کمک کند. تغذیه خوب همچنین انرژی اضافی مورد نیاز بدن را برای مقابله با شرایط استرس زا یا بیماری ها به بدن می دهد.
-
خواب کافی و باکیفیت:
خواب خوب شبانه بخش مهمی از خود مراقبتی بیماری کرون است. خواب باکیفیت بهره وری و عملکرد شناختی را بهبود می بخشد. همچنین خلق و خو را تقویت می کند و انرژی پایدار برای گذراندن زمان در طول روز را در اختیار فرد قرار می دهد.
هنگام خواب، بدن هورمون هایی ترشح می کند که به بدن کمک می کند تا آسیب هایی را که به طور طبیعی در طول روز در بافت های بدن ایجاد می شود، ترمیم کند.
خواب باکیفیت به ویژه برای کسانی که بیماری های مزمن دارند مهم است زیرا به بهبود ذهن و بدن کمک می کند. تحقیقات نشان می دهد که ایجاد عادات خواب خوب و مدیریت مشکلات خواب می تواند به بهبود بسیاری از بیماری های مزمن جسمی و روانی کمک کند. کارشناسان توصیه کردند که بزرگسالان بین 7 تا 9 ساعت در شب بخوابند، در حالی که سنین پایین تر به خواب بیشتری نیاز دارند.
-
فعالیت بدنی و ورزش:
فواید انجام ورزش و اهمیت آن در روال خودمراقبتی ثابت شده است. ورزش و حرکت نیز برای تناسب اندام ذهنی و رفاه عاطفی ضروری در نظر گرفته می شود.
ورزش مغز را تحریک می کند تا اندورفین و دوپامین (هورمون های “احساس خوب”) ترشح کند که به کاهش استرس، بهبود خلق و خو و افزایش سطح انرژی کمک می کند. با حرکت بیشتر بدن، ذهن شادتر و سالم تری ایجاد می شود.
فعالیت هایی که برای اضافه کردن به روال خودمراقبتی بیماری کرون پیشنهاد می شود:
– دوچرخه سواری
-یوگا
-پیاده روی/ دویدن
-شنا كردن
-تمرین با وزنه سبک
فعالیت بدنی و ورزش با تاثیراتی که بر بهبود خواب، استرس/ اضطراب و افسردگی کمتر، درد کمتر مرتبط با IBD، یبوست کمتر، انرژی بیشتر و خستگی کمتر، قدرت عضلانی، استقامت، سلامت قلب و عروق و افزایش تراکم توده استخوان، زیرا بسیاری از افراد مبتلا به IBD از دست دادن استخوان را تجربه می کنند، به افراد مبتلا به کرون کمک می کند.
-
درمان های پزشکی:
پزشک یک جزء ضروری برای روال خودمراقبتی بیماری کرون و سلامت کلی فرد است، به ویژه برای کسانی که با بیماری مزمن زندگی می کنند.
یک متخصص گوارش بر اساس نوع IBD، شدت بیماری و نتایج تشخیصی یک برنامه درمانی شخصی برای فرد ایجاد می کند و با فرد در مورد اینکه آیا بیماری کرون بدون دارو قابل مدیریت است یا خیر صحبت می کند.
از آنجایی که IBD یک بیماری مزمن است و اغلب نیاز به درمان طولانی مدت دارد، مهم است که به طور منظم با متخصص گوارش پیگیری کرد و برنامه درمانی را طبق تجویز پزشک دنبال کرد، حتی زمانی که علائم خفیف است.
مدیریت هیجان و استرس:
تحقیقات نشان می دهد که افراد مبتلا به IBD دو تا سه برابر بیشتر در معرض اضطراب یا افسردگی هستند. یک روانشناس یا پزشک سلامت روان می تواند به فرد کمک کند تا با احساسات و استرس هایی که اغلب ناشی از IBD هستند کنار بیاید. آنها ممکن است فرد را از طریق تکنیک های مختلف برای مدیریت استرس راهنمایی کنند و تصمیم بگیرند که آیا یک دارو می تواند برای فرد مفید باشد یا خیر.
ارتباط روده و مغز:
یک روش تحقیقاتی نسبتاً جدید، بینش زیادی در مورد IBD و سلامت عاطفی و ذهنی ارائه کرده است.
روده که اغلب به عنوان مغز دوم از آن یاد می شود، خانه تریلیون ها میکروب زنده است که عملکردهای زیادی در بدن دارند و انتقال دهنده های عصبی را سنتز می کنند که پیام های شیمیایی را برای تنظیم خواب، درد، اشتها، خلق و خو و احساسات به مغز ارسال می کنند. این شبکه پیچیده از فعل و انفعالات بین روده و مغز به طور رسمی اتصال روده و مغز نام دارد.
تحقیقات نشان میدهد که غذاهایی که مصرف می کنیم بر سلامت کلونی های میکروب روده تأثیر میگذارند، که متعاقباً بر مغز و در نتیجه بر سلامت روانی و عاطفی تأثیر میگذارد.
تأثیر بیماری کرون بر جذب مواد مغذی در بدن:
بیماری کرون یک بیماری التهابی مزمن است که می تواند هر بخشی از دستگاه گوارش را درگیر کند. التهاب می تواند به طور کامل در دیواره روده گسترش یابد و اغلب منجر به اسهال، سوء جذب و فیستول (باز شدن غیر طبیعی) می شود.
افراد مبتلا به بیماری کرون در معرض خطر بیشتری برای کمبود مواد مغذی چندین ویتامین و مواد معدنی به دلیل التهاب گسترده یا برداشتن بخش های بزرگی از دستگاه گوارش هستند.
تأثیر کولیت اولسراتیو بر جذب مواد مغذی در بدن:
افراد مبتلا به کولیت اولسراتیو خطر کمتری برای کمبود ویتامین و مواد معدنی دارند، اما بیشتر در معرض از دست دادن آهن، مایعات و الکترولیت ها همراه با خونریزی، اسهال و یا برداشتن روده بزرگ هستند.
سوء تغذیه در بیماری کرون و کولیت اولسراتیو:
سوء تغذیه عدم تعادل بین مواد مغذی مورد نیاز بدن برای عملکرد و مواد مغذی دریافتی است. این می تواند به معنای سوء تغذیه یا تغذیه بیش از حد باشد. ممکن است فرد به دلیل کمبود کلی کالری دچار سوء تغذیه شود یا ممکن است کمبود پروتئین، ویتامین یا مواد معدنی داشته باشد.
تفاوت کرون و بیماری سلیاک: تفاوت ها و شباهت های کلیدی:
هم بیماری سلیاک و هم بیماری کرون شرایط التهابی مزمن دستگاه گوارش هستند.
در حالی که علائم بیماری کرون و سلیاک می توانند مشابه باشند، اما این دو بیماری خودایمنی علل، محرک ها، درمان و توصیه های تغذیه ای متفاوتی دارند.
بیماری کرون:
تخمین زده می شود که بیش از نیم میلیون نفر در ایالات متحده به بیماری کرون مبتلا باشند. بیماری کرون نوعی بیماری التهابی روده است (که معمولاً به اختصار IBD نام دارد). هیچ عاملی برای ایجاد بیماری کرون شناسایی نشده است. در عوض، محققان حداقل چهار عامل را شناسایی کرده اند که ممکن است در ایجاد این بیماری نقش داشته باشد که عبارتند از: ژنتیک، میکروبیوم روده، سیستم ایمنی بدن و یک محرک محیطی. محرک های غذایی برای بسیاری از افراد مبتلا به بیماری کرون نگران کننده است، زیرا برخی غذاها ممکن است برای برخی افراد باعث التهاب و بروز علائم شوند.
در حالی که برخی از محرک های غذایی وجود دارد که برای افراد مبتلا به بیماری کرون شایع تر است، به نظر می رسد غذاهای مختلف با این وضعیت روده های مختلف را تحت تاثیر قرار می دهند.
بیماری سلیاک:
تخمین زده می شود که 2 میلیون نفر در ایالات متحده به بیماری سلیاک مبتلا باشند. بیماری سلیاک یک بیماری خود ایمنی است. خوردن غذاهای حاوی گلوتن، پروتئین موجود در گندم، چاودار و جو، باعث می شود که سیستم ایمنی بدن فرد به روده کوچک حمله کند و به آن آسیب برساند.
این حملات می توانند علائمی مانند: گرفتگی عضلات و اسهال ایجاد کنند، اما آسیب به روده کوچک نیز می تواند توانایی فرد را برای جذب مواد مغذی از غذا مختل کند.
علائم مشابه بین بیماری کرون و بیماری سلیاک عبارتند از:
- درد شکم
- کم خونی
- اسهال
- خستگی
- تب
- درد مفاصل یا ماهیچه
- حالت تهوع یا استفراغ
- خونریزی از رکتوم
- کوتاهی قد
- کاهش وزن
امکان ابتلا به بیماری سلیاک و کرون:
حتی با وجود برخی اطلاعات متناقض، اکثر مطالعات نتیجه می گیرند که بیماری سلیاک در بیماران IBD شایع تر است. محققان معتقدند شیوع بیماری کرون در بیماران مبتلا به بیماری سلیاک بیشتر از کولیت اولسراتیو است.
با افزایش شیوع و بسیاری از علائم مشابه، برخی از محققان پیشنهاد می کنند که بیماران بالای 40 سال که کم خون هستند یا اسهال مزمن دارند و بیماری سلیاک در آنها تشخیص داده شده است، باید برای آزمایش IBD نیز کولونوسکوپی انجام دهند.
با این حال، حتی اگر کرون و بیماری سلیاک ممکن است مرتبط باشند، داشتن یک بیماری به معنای ابتلا به بیماری دیگر نیست.
تفاوت بیماری سلیاک با بیماری کرون:
از آنجایی که علائم مشابهی مانند: درد شکم و اسهال ممکن است در هر دو بیماری وجود داشته باشد، تشخیص تفاوت بین بیماری کرون و سلیاک ممکن است دشوار باشد. پزشکان اغلب از آزمایش خون، آندوسکوپی و یا بیوپسی برای تعیین اینکه کدام بیماری در بدن فرد وجود دارد استفاده می کنند.
جدول زیر برای مقایسه تغذیه در بیماری سلیاک مقابل بیماری کرون آمده است:
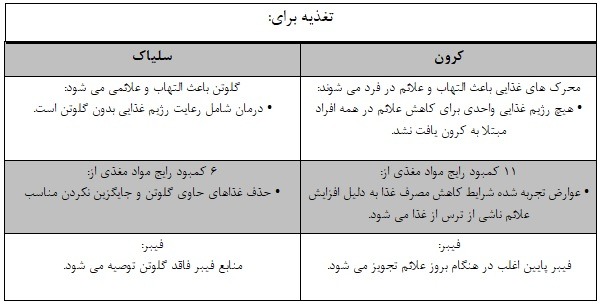
رژیم غذایی سلیاک:
اگر تشخیص بیماری سلیاک باشد، درمان شامل ماندن در رژیم غذایی بدون گلوتن است.
تغذیه بدون گلوتن به روده اجازه می دهد تا بهبود یابد. همچنین به پیشگیری از عوارضی مانند: بیماری استخوان که در صورت درمان نشدن بیماری سلیاک ممکن است رخ دهد، کمک خواهد کرد. فرد مبتلا به بیماری سلیاک باید تمام برچسب های مواد غذایی و فهرست مواد را به دقت مطالعه کند تا ببیند آیا غذا حاوی گندم، جو یا چاودار است یا خیر. اگرچه بسیاری از منابع این غلات برای فرد واضح است، اما برخی دیگر ممکن است اینطور نباشند.
رژیم غذایی بیماری کرون:
برخلاف بیماری سلیاک، مصرف گلوتن در همه افراد مبتلا به بیماری کرون باعث التهاب نمی شود. با این حال، بسته به فرد، برخی غذاها می توانند علائم را بدتر کنند.
بر اساس مطالعه ای که در مجله بیماری التهابی روده منتشر شده است، تقریباً 20٪ از بیماران IBD رژیم غذایی بدون گلوتن را امتحان کردند و 65٪ از آنها مزایای ذهنی را برای علائم گوارشی خود یافتند.
اگر فرد به بیماری کرون مبتلا باشد، ممکن است نتواند تمام غذایی که می خورد را هضم کند، بنابراین ممکن است به ویتامین ها و مواد معدنی بیشتری نیاز داشته باشد. داروها همچنین ممکن است بر توانایی فرد در خوردن یا نحوه جذب مواد مغذی توسط بدن تأثیر بگذارد.
اینکه چه مقدار فیبر باید مصرف شود به علائم و میزان التهاب در روده بستگی دارد. اگر فرد از داروهای پردنیزون یا بودزونید استفاده می کند، باید مقدار فیبری را که می خورد محدود کند. اگر علائمی مانند: اسهال، درد شکم را تجربه می کند، غذاهای کم فیبر ساده ترین هضم را دارند و کمتر برای روده تحریک کننده هستند.
نکات رژیم غذایی برای بیماری سلیاک:
در صورت ابتلا به بیماری سلیاک، نکات تغذیه زیر توصیه می شود:
- مواد مغذی خاص به ویژه ویتامین های B (تیامین، ریبوفلاوین، نیاسین و فولات)، آهن و فیبر را به اندازه کافی دریافت کنند.
- تا حد امکان محصولات غلات کامل و بدون گلوتن را انتخاب کنید. همچنین توصیه می شود به دنبال محصولات حاوی ذرت سبوس دار، برنج سبوس دار و ارزن بود.
- در صورت امکان به جای محصولات تصفیه شده و غنی نشده، محصولات غنی شده و بدون گلوتن را انتخاب کنید. شرکت های زیادی وجود دارند که محصولات غنی شده و بدون گلوتن تولید می کنند.
- غذاهای تهیه شده با غذاهای گیاهی جایگزین، مانند: تاج خروس، کینوا و گندم سیاه را بیشتر مصرف کنید. این غذاهای گیاهی منابع خوبی از فیبر و آهن و همچنین برخی از ویتامین های B هستند.
- سایر غذاهای غنی شده و بدون گلوتن مانند: برنج غنی شده مصرف شود.
- مطمئن شوید که مقدار زیادی از منابع غیر غلات مواد مغذی مورد نیاز بدن را مصرف کنید. مثلا:
- تکه های بدون چربی گوشت خوک تازه، حبوبات (لوبیا خشک، نخود، عدس)، آجیل و ماهی منابع خوبی از تیامین هستند.
- محصولات لبنی، حبوبات، آجیل، سبزیجات برگ سبز و قارچ برای ریبوفلاوین مفید هستند.
- از مرغ، ماهی، تکه های بدون چربی گوشت خوک تازه، حبوبات و دانه های نیاسین استفاده کنید.
- حبوبات، سبزیجات برگ سبز و آب میوه ها را برای فولات انتخاب کنید.
- می توان آهن را از تکه های بدون چربی گوشت گاو، مرغ، غذاهای دریایی، حبوبات، میوه های خشک، سبزیجات برگ سبز، آجیل و دانه ها دریافت کنید.
- همه غذاهای گیاهی، میوه ها، سبزیجات، حبوبات، دانه ها و مغزها منابع خوبی از فیبر هستند.
- مصرف یک مکمل مولتی ویتامین و مواد معدنی بدون گلوتن را در نظر بگیرید.
نکات رژیم غذایی با بیماری کرون:
از آنجایی که هیچ رژیم غذایی برای همه افراد مبتلا به بیماری کرون موثر نیست، در اینجا چند نکته کلی رژیم کرون وجود دارد که باید آنها را در نظر گرفت:
- هر 3 یا 4 ساعت یکبار وعده های غذایی یا میان وعده های کوچک بخورید. وعده های غذایی را حذف نکنید.
- حواستان به فیبر باشد. هنگامی که علائم دارید، یا اگر پردنیزون یا بودزونید مصرف می کنید، غذاهایی که فیبر کمتری دارند ممکن است بهتر هضم شوند.
- در صورت لزوم غلات کامل، میوه ها و سبزیجات را در نظر بگیرید. هنگامی که علائمی ندارید (خون در مدفوع وجود ندارد)، دیگر پردنیزون یا بودزونید مصرف نمی کنید و التهاب خفیف است، ممکن است پزشک به فرد توصیه کند که غلات کامل و انواع میوه ها و سبزیجات را مصرف کند.
- اگر بدن می تواند غذای پروتئینی یا لبنیات را تحمل و هضم کند، توصیه می شود در هر وعده غذایی یا میان وعده یک غذای پروتئینی یا لبنیات مصرف شود.
- مایعات زیاد حداقل 8 فنجان در روز بنوشید. نوشیدنی های کافئین دار، شیرین و نوشیدنی های ساخته شده با جایگزین های شکر را محدود کنید.
- غذاهایی بخورید که دارای پروبیوتیک (مانند: ماست و کفیر) و پری بیوتیک (مانند موز) هستند. قبل از شروع مکمل های پروبیوتیک یا پری بیوتیک با پزشک خود مشورت کنید.
- در صورت نیاز مولتی ویتامین با مواد معدنی مصرف کنید.
- اگر متوترکسات یا سولفاسالازین مصرف می کنید، روزانه یک مولتی ویتامین با مواد معدنی و یک مکمل حاوی 1 میلی گرم فولیک اسید مصرف کنید.
- مکمل کلسیم + ویتامین D را در نظر بگیرید. اگر کلسیم کافی از رژیم غذایی خود دریافت نمی کنید، از مکمل کلسیم همراه با ویتامین D استفاده کنید.
مطالب مشابه:
فنیل کتونوری
سندرم سوء جذب
هموکروماتوز
اختلالات لوزالمعده و صفراوی
بیماری های گوارشی
منبع: eatwellcrohnscolitis







2 دیدگاه