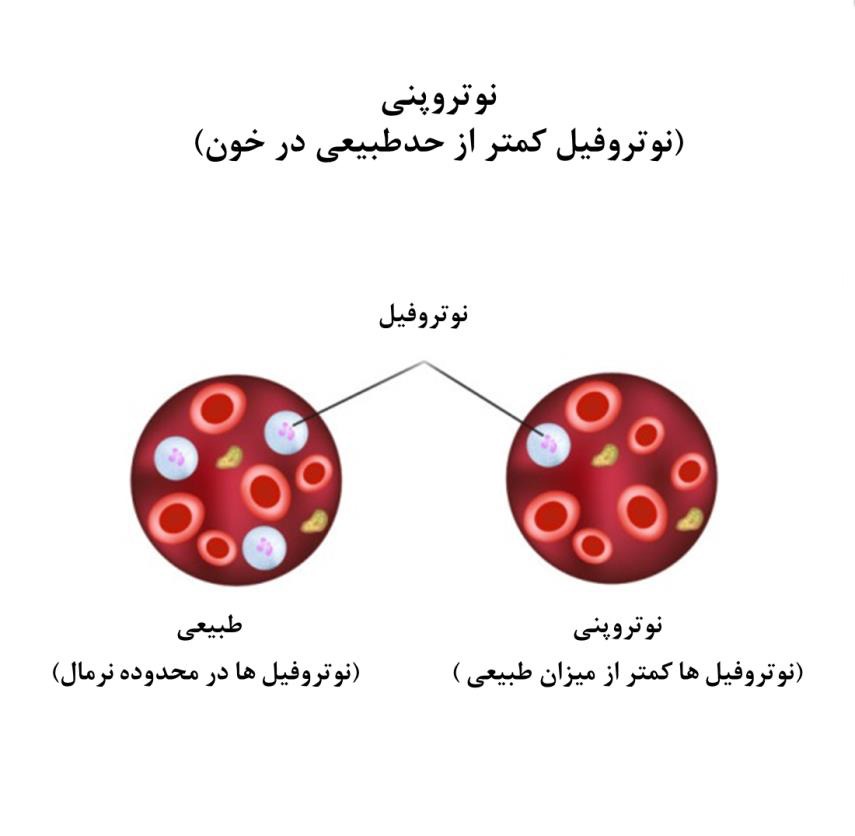
نوتروپنی
نوتروفیل ها سلول هایی در سیستم ایمنی هستند و میکروب هایی که باعث عفونت می شوند مانند: ویروس ها و باکتری ها را از بین می برند. نوتروفیل ها، نوعی گلبول سفید خون است که توسط مغز استخوان ایجاد می شوند و در جریان خون حرکت میکنند و به نواحی عفونت منتقل میشوند که در آنجا بلعیده میشوند و سپس باکتریهای مهاجم را خنثی میکنند. هنگامی که تعداد نوتروفیل ها در خون کاهش می یابد، فرد دچار نوتروپنی می شود.
نداشتن نوتروفیل کافی، مبارزه با میکروبها و جلوگیری از عفونتها را برای بدن سختتر میکند. در موارد شدید نوتروپنی، حتی باکتریهایی که معمولاً در بدن سالم موجود است (مانند: باکتریهای موجود در دهان و روده) میتوانند فرد را بیمار کنند.
 سطوح طبیعی نوتروفیل:
سطوح طبیعی نوتروفیل:
بسته به تعداد نوتروفیل ها در جریان خون، این بیماری را می توان به عنوان خفیف، متوسط یا شدید طبقه بندی کرد.
- موارد خفیف حاوی 1000 تا 1500 نوتروفیل در هر میکرولیتر خون است.
- موارد متوسط حاوی 500 تا 1000 نوتروفیل در هر میکرولیتر خون است.
- موارد شدید حاوی کمتر از 500 نوتروفیل در هر میکرولیتر خون است.
این بیماری یک وضعیت پزشکی است که زمانی رخ میدهد که نوتروفیلهای کمتر از حد طبیعی (نوعی گلبولهای سفید) در جریان خون باشد. می تواند فرد را مستعد ابتلا به عفونت کند. در موارد شدید، باکتری های طبیعی موجود در دهان و دستگاه گوارش نیز می توانند باعث عفونت شوند.
علاوه بر این، این بیماری را می توان به موارد زیر نیز طبقه بندی کرد:
حاد:
همچنین به عنوان نوتروپنی موقت یا کوتاه مدت شناخته می شود، به خوبی قابل تحمل است و اغلب به سرعت عادی می شود.
مزمن:
این نوع بسیار شدیدتر از نوتروپنی است که به مدت دو ماه یا بیشتر ادامه می یابد.
مادرزادی:
این نوعی است که در بدو تولد وجود دارد.
اکتسابی:
در این نوع افراد در طول زندگی خود دچار نوتروپنی می شوند. به عنوان مثال، می توان به عوارض جانبی ناشی از شیمی درمانی یا به دلیل برخی عفونت ها اشاره کرد.
کسانی که در معرض نوتروپنی قرار دارند؟
این بیماری می تواند افراد را در تمام گروه های سنی تحت تاثیر قرار دهد. عفونت ها گاهی اوقات باعث نوتروپنی می شوند، اما اغلب نتیجه درمان های سرطان، مانند: شیمی درمانی است. محققان تخمین می زنند که 50 درصد از افرادی که شیمی درمانی می کنند دچار این عارضه می شوند.
نوتروپنی خوش خیم قومی (BEN) یک شکل مادرزادی مزمن (طولانی مدت) (از بدو تولد وجود دارد) است که در افراد آفریقایی، خاورمیانه و هند غربی شایع است. اگرچه تعداد نوتروفیل ها در این نوع نوتروپنی کمتر از 1500 است، اما افراد مبتلا به BEN در معرض افزایش خطر عفونت نیستند.
علت بروز نوتروپنی:
این بیماری به یکی از دلایل زیر رخ می دهد:
نوتروفیلهای موجود در جریان خون سریعتر از تولید تجزیه یا مصرف میشوند.
مغز استخوان در وهله اول مقدار کافی نوتروفیل نمی سازد.
هر یک از موارد زیر می تواند باعث این بیماری شود:
شرایط ژنتیکی: ناهنجاری های ژنتیکی که باعث این بیماری می شود می تواند از والدین به فرزندان بیولوژیکی آنها منتقل شود. انواع نوتروپنی ارثی شامل: خوش خیم قومی (BEN)، چرخه ای و شدید مادرزادی است.
عفونت ها: عفونت های ویروسی، باکتریایی و انگلی می توانند باعث نوتروپنی شوند. علل شایع عبارتند از: HIV، هپاتیت، سل، سپسیس و بیماری لایم و سایر عفونت ها.
سرطان: سرطان و سایر اختلالات خونی و یا مغز استخوان، از جمله: لوسمی و لنفوم، میتوانند از تولید گلبولهای سفید سالم در بدن جلوگیری کنند و باعث این بیماری شوند.
داروها: درمانهای سرطان مانند: شیمیدرمانی و پرتودرمانی میتوانند به نوتروفیلها و یا مغز استخوانی که نوتروفیلها را به عنوان یک عارضه جانبی میسازند آسیب بزنند یا از بین ببرند. داروها برای شرایط غیر مرتبط با سرطان نیز ممکن است باعث کاهش سطح نوتروفیل شوند.
کمبودهای تغذیه ای: عدم وجود ویتامین ها یا مواد معدنی کافی مانند: ویتامین B12، فولات یا مس در رژیم غذایی می تواند باعث نوتروپنی شود.
بیماری خودایمنی: در شرایط خاص خودایمنی، بدن آنتی بادی هایی می سازد که نوتروفیل های سالم را از بین می برند. بیماریهای خودایمنی شامل: بیماری کرون، لوپوس و آرتریت روماتوئید و غیره است.
نوتروپنی ایدیوپاتیک مزمن نوع خاصی از این بیماری است که علت مشخصی ندارد.
چرا درمان سرطان باعث نوتروپنی می شود؟
درمانهای سرطان، مانند: شیمیدرمانی، سلولهای سرطانی را از بین میبرند، اما ممکن است نوتروفیلهای سالم و مغز استخوانی که گلبولهای سفید سالم را میسازد را نیز از بین ببرند. نوتروپنی در طول درمان های شیمی درمانی شایع است. سطح نوتروفیل در دو هفته اول پس از درمان به کمترین میزان خود می رسد و دوباره افزایش می یابد.
انجام اقدامات احتیاطی اضافی برای جلوگیری از عفونت در این زمان آسیب پذیر بسیار مهم است.
علائم نوتروپنی:
نوتروپنی علائمی ایجاد نمی کند، اما عفونت هایی که ممکن است در اثر ابتلا به نوتروپنی ایجاد شوند . عفونت های مکرر نیز ممکن است نشانه نوتروپنی باشد.
در برخی موارد، عفونت می تواند به عنوان عارضه نوتروپنی رخ دهد. بیشتر اوقات، این عفونت ها در غشاهای مخاطی مانند: پوست یا داخل دهان رخ می دهند.
عفونت می تواند به شکل زیر رخ دهد:
- بثورات
- زخم ها
- زخم هایی که مدت زیادی طول می کشد تا بهبود پیدا کنند.
- آبسه (همچنین به عنوان مجموعه ای از چرک شناخته می شود).
علائم ممکن است شامل موارد زیر باشد:
- تب (نوتروپنی تب دار).
- خستگی.
- گلودرد (فارنژیت).
- تورم غدد لنفاوی.
- زخم در دهان یا اطراف مقعد.
- درد، تورم و بثورات در محل عفونت.
- اسهال
- سوزش همراه با ادرار یا سایر علائم ادراری (فوریت، تکرر).
اگر نوتروپنی خفیف باشد، ممکن است بدن نوتروفیل های کافی برای مبارزه با عفونت ها را داشته باشد. در این صورت، ممکن است فرد هیچ علائمی نداشته باشد.
تشخیص نوتروپنی:
پزشک برای تشخیص این بیماری یک آزمایش خون ساده، که به عنوان شمارش کامل خون نیز شناخته می شود، تجویز می کند. آزمایش خون تعداد نوتروفیل ها را در جریان خون نشان می دهد. در صورت نیاز، در موارد شدید، پزشک ممکن است مغز استخوان را نیز آزمایش کند.
اگر یک آزمایش خون نشان دهد که سطح نوتروفیل در خون فرد کمتر از حد نرمال است، ممکن است لزوماً به این معنی نباشد که فرد نوتروپنی دارد. برای تایید تشخیص، آزمایش خون مکرر مورد نیاز است.
درمان های نوتروپنی:
برخی از انواع نوتروپنی ممکن است نیازی به درمان نداشته باشند. سایر گزینه های درمانی به آنچه باعث کاهش سطح نوتروفیل می شود بستگی دارد.
درمان ها ممکن است شامل موارد زیر باشد:
آنتی بیوتیک ها: در صورت ابتلا به تب نوتروپنیک (نوتروپنی تب دار)، پزشک ممکن است برای درمان آن آنتی بیوتیک تجویز کند.
کورتیکواستروئیدها: در صورت داشتن بیماری خودایمنی ممکن است پزشک کورتیکواستروئیدها را تجویز کند. این داروها می توانند پاسخ ایمنی بدن را که باعث تخریب نوتروفیل ها می شود، سرکوب کنند (کاهش دهند).
فاکتور تحریک کننده کلنی گرانولوسیت (G-CSF): پزشک همچنین ممکن است داروهایی را تجویز کند که تولید گلبول های سفید خون را در مغز استخوان افزایش می دهد. اگر فرد در حال شیمی درمانی باشد، احتمالاً G-CSF دریافت خواهد کرد. این روش برای درمان چندین نوع نوتروپنی استفاده می شود و در بسیاری از موارد نجات دهنده است.
اگر نوتروپنی به دلیل مصرف داروها ایجاد شده باشد، پزشک ممکن است داروهای جایگزین را برای جلوگیری از کاهش تعداد نوتروفیل ها تجویز کند.
پیشگیری از نوتروپنی:
اگرچه پیشگیری از نوتروپنی کاملاً ممکن نیست، اما در صورت ابتلا به نوتروپنی، همچنان میتوان اقدامات پیشگیرانه را برای جلوگیری از خطر عفونت انجام داد.
همچنین در صورت دریافت شیمی درمانی و نگرانی سطوح پایین نوتروفیل، ممکن است پزشک دور بعدی شیمی درمانی را به تعویق انداخته یا دوز آن را کاهش دهد. همچنین ممکن است تزریق G-CSF را برای افزایش تولید گلبول های سفید خون که نوتروفیل ها را افزایش می دهد توصیه کند.
به طور کلی تشخیص زودهنگام و درمان مناسب می تواند به درمان نوتروپنی کمک کند.
مطالب مشابه:
واکنش آلرژیک به پنی سیلین
گلیوبلاستوما
هیپوولمی
هیدروسل
سندرم مرگ ناگهانی نوزاد (SIDS)
منابع: healthlibrary.askapollo ، my.clevelandclinic ، webmd ، mayoclinic








1 دیدگاه