آرتریت پسوریاتیک
آرتریت پسوریاتیک شکلی از آرتریت است که برخی از افراد مبتلا به پسوریازیس را تحت تاثیر قرار می دهد، بیماری که باعث ایجاد لکه های قرمز رنگ روی پوست با فلس های نقره ای می شود. بیشتر افراد سال ها قبل از تشخیص آرتریت پسوریازیس به پسوریازیس مبتلا می شوند. اما برای برخی، مشکلات مفصلی قبل از ظاهر شدن لکه های پوستی یا همزمان شروع می شود.
درد مفاصل، سفتی و تورم از علائم و نشانه های اصلی این بیماری هستند. آنها می توانند هر قسمت از بدن، از جمله نوک انگشتان و ستون فقرات را تحت تاثیر قرار دهند و می توانند از نسبتاً خفیف تا شدید متغیر باشند. هم در پسوریازیس و هم در آرتریت پسوریاتیک، شعله ور شدن بیماری می تواند با دوره های بهبودی متناوب شود.
هیچ درمانی برای این بیماری وجود ندارد. هدف درمان کنترل علائم و جلوگیری از آسیب مفصل است. بدون درمان، آرتریت پسوریاتیک می تواند ناتوان کننده باشد.
آرتریت پسوریاتیک به 5 شکل ظاهر می شود:
- آرتریت که مفاصل کوچک انگشتان دست، پا یا هر دو را درگیر می کند.
- آرتریت نامتقارن مفاصل دست و پا
- پلی آرتریت متقارن که مشابه آرتریت روماتوئید است.
- آرتریت موتیلان، یک نوع نادر آرتریت است که مفاصل را تخریب و تغییر شکل می دهد.
- اسپوندیلیت پسوریاتیک، آرتریت کمر (کیسه ساکروایلیاک) و ستون فقرات
عوامل متعددی می توانند خطر ابتلا به این بیماری را افزایش دهند، از جمله:
ابتلا به پسوریازیس تنها بزرگترین عامل خطر برای ابتلا به این عارضه است. پسوریازیس 2 تا 3 درصد از جمعیت یا تقریباً 7 میلیون نفر در ایالات متحده را تحت تأثیر قرار می دهد و تا 30 درصد از این افراد ممکن است به آرتریت پسوریاتیک مبتلا شوند.
سن: آرتریت پسوریاتیک بیشتر در بزرگسالان بین 35 تا 55 سال رخ می دهد. با این حال، می تواند در هر سنی ایجاد شود. این بیماری مردان و زنان را به یک اندازه تحت تأثیر قرار می دهد.
ابتلا به آرتریت پسوریاتیک تنها با سابقه خانوادگی پسوریازیس امکان پذیر است و در حالی که شیوع کمتری دارد، آرتریت پسوریاتیک می تواند قبل از ظهور پسوریازیس رخ دهد. فرزندان والدین مبتلا به پسوریازیس سه برابر بیشتر در معرض ابتلا به پسوریازیس هستند و در معرض خطر بیشتری برای ابتلا به آرتریت پسوریازیس هستند. معمول ترین سن شروع نوجوانی 9-11 سالگی است.
علت آرتریت پسوریاتیک:
پزشکان نمی دانند چه چیزی باعث این بیماری می شود. اما عواملی مانند: ایمنی، ژن ها و محیط ممکن است نقش داشته باشند.
آرتریت پسوریاتیک زمانی رخ می دهد که سیستم ایمنی بدن به سلول ها و بافت های سالم حمله می کند. پاسخ ایمنی باعث التهاب در مفاصل و همچنین تولید بیش از حد سلول های پوست می شود.
به نظر می رسد که هم عوامل ژنتیکی و هم عوامل محیطی در این پاسخ سیستم ایمنی نقش دارند. بسیاری از افراد مبتلا به این بیماری سابقه خانوادگی پسوریازیس یا آرتریت پسوریاتیک دارند. محققان نشانگرهای ژنتیکی خاصی را کشف کرده اند که به نظر می رسد با آرتریت پسوریاتیک مرتبط باشد.
ضربه فیزیکی یا چیزی در محیط مانند: عفونت ویروسی یا باکتریایی ممکن است باعث ایجاد آرتریت پسوریاتیک در افرادی شود که دارای زمینه ارثی هستند.
علائم آرتریت پسوریاتیک:
هم آرتریت پسوریاتیک و هم پسوریازیس بیماری های مزمنی هستند که با گذشت زمان بدتر می شوند. با این حال، ممکن است دوره هایی داشته باشید که علائم بهبود یابد یا به طور موقت از بین برود.
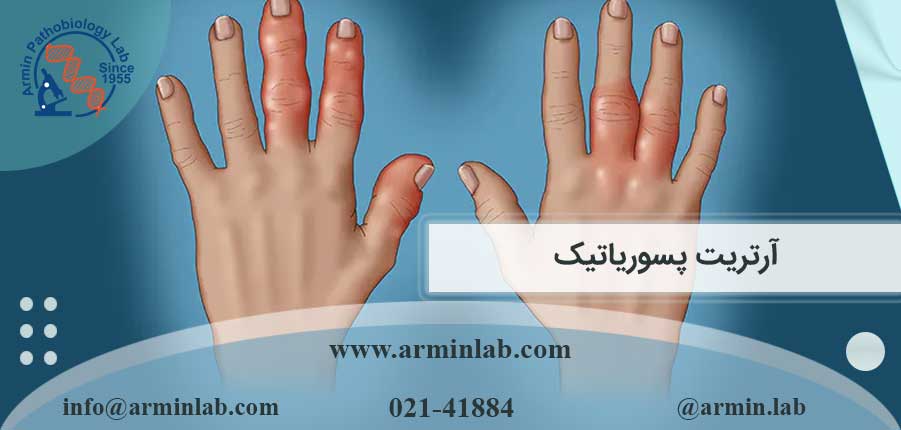
این بیماری می تواند مفاصل یک یا هر دو طرف بدن را تحت تاثیر قرار دهد. علائم و نشانه های آرتریت پسوریاتیک اغلب شبیه به آرتریت روماتوئید است. هر دو بیماری باعث می شوند مفاصل دردناک، متورم و در لمس گرم شوند.
با این حال، آرتریت پسوریاتیک به احتمال زیاد باعث موارد زیر نیز می شود:
- انگشتان دست و پا متورم شدند. آرتریت پسوریاتیک می تواند باعث تورم دردناک و سوسیس مانند انگشتان دست و پا شود.
- درد پا. آرتریت پسوریاتیک همچنین میتواند باعث درد در نقاطی شود که تاندونها و رباطها به استخوانها میچسبند – به خصوص در پشت پاشنه پا (تاندونیت آشیل) یا در کف پا (فاشیای کف پا).
- درد پایین کمر. برخی از افراد در نتیجه آرتریت پسوریاتیک دچار بیماری به نام اسپوندیلیت می شوند. اسپوندیلیت عمدتاً باعث التهاب مفاصل بین مهره های ستون فقرات و مفاصل بین ستون فقرات و لگن (ساکروایلیت) میشود.
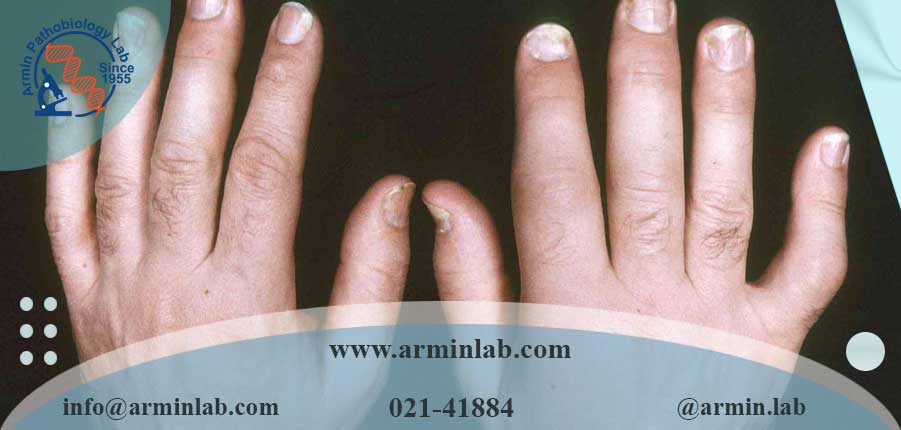
- تغییر ناخن. ناخنها میتوانند فرورفتگی های ریز (حفرهها)، فرو ریختن یا جدا شدن از بستر ناخن ایجاد کنند.
- التهاب چشم. یووئیت می تواند باعث درد چشم، قرمزی و تاری دید شود. در صورت عدم درمان، یووئیت می تواند منجر به نابینایی شود.
زمان مراجعه به پزشک:
اگر پسوریازیس دارید، در صورت بروز درد مفاصل به پزشک خود اطلاع دهید. آرتریت پسوریاتیک در صورت عدم درمان می تواند به شدت به مفاصل آسیب برساند.
تشخیص:
در طول معاینه، پزشک ممکن است:
- مفاصل فرد را از نظر علائم تورم یا حساسیت بررسی کند.
- ناخن های فرد را از نظر سوراخ شدن، پوسته شدن و سایر ناهنجاری ها بررسی کند.
- برای بررسی نواحی حساس، کف پا و اطراف پاشنه فرد را فشار دهد.
هیچ آزمایشی نمی تواند تشخیص این بیماری را تایید کند. اما برخی از انواع آزمایش ها می توانند علل دیگر درد مفاصل مانند: روماتیسم مفصلی یا نقرس را رد کنند.
تست های تصویربرداری:
- اشعه ایکس: که می تواند به تعیین دقیق تغییرات در مفاصل که در آرتریت پسوریاتیک رخ می دهد کمک کند، اما در سایر شرایط آرتروز رخ نمی دهد.
- MRI: با MRI می توان مشکلات مربوط به تاندون ها و رباط های پا و کمر را بررسی کرد.
تست های آزمایشگاهی:
فاکتور روماتوئید (RF): فاکتور روماتوئید (RF) آنتی بادی است که اغلب در خون افراد مبتلا به آرتریت روماتوئید وجود دارد اما معمولاً در خون افراد مبتلا به آرتریت پسوریاتیک وجود ندارد. این آزمایش می تواند به پزشک کمک کند تا بین این دو بیماری تمایز قائل شود.
آزمایش مایع مفصلی: با استفاده از یک سوزن، پزشک می تواند نمونه کوچکی از مایع را از یکی از مفاصل آسیب دیده – اغلب زانو – خارج کند. کریستال های اسید اوریک در مایع مفصل ممکن است نشان دهنده نقرس باشد تا آرتریت پسوریاتیک. همچنین ممکن است هم نقرس و هم آرتریت پسوریاتیک داشته باشد.
درمان:
هیچ درمانی برای آرتریت پسوریاتیک وجود ندارد. درمان بر کنترل التهاب در مفاصل آسیب دیده برای جلوگیری از درد و ناتوانی مفاصل و کنترل درگیری پوست متمرکز است. یکی از رایج ترین درمان ها، داروهای تجویزی به نام داروهای ضد روماتیسمی اصلاح کننده بیماری (DMARDs) است.
درمان بستگی به شدت بیماری و درد مفاصل دارد. ممکن است لازم باشد قبل از یافتن درمانی که به فرد تسکین می دهد، درمان های مختلفی را امتحان کرد.
داروها:
داروهای مورد استفاده برای درمان آرتریت پسوریاتیک عبارتند از:
- NSAIDها داروهای ضدالتهابی غیراستروئیدی برای کاهش علائم
- داروهای ضد روماتیسمی مرسوم اصلاح کننده بیماری (DMARDs)
- داروهای بیولوژیک برای کاهش التهاب
- کورتیکواستروئیدها برای التهاب
- داروهای سرکوب کننده سیستم ایمنی مانند: متوترکسات برای کاهش التهاب در صورت عدم اثربخشی NSAIDها
- ویتامین ها و مواد معدنی مانند کلسیم و ویتامین D برای کند کردن تغییر شکل استخوان
درمان ها:
درمان های فیزیکی و کاردرمانی ممکن است درد را کاهش دهد و انجام کارهای روزمره را آسان تر کند. همچنین ماساژ درمانی نیز ممکن است تسکین دهنده باشد.
جراحی و روش های دیگر:
- تزریق استروئید: تزریق به مفصل آسیب دیده می تواند التهاب را کاهش دهد.
- جراحی تعویض مفصل: برخی از مفاصلی که در اثر آرتریت پسوریازیس به شدت آسیب دیدند را می توان با مفاصل مصنوعی ساخته شده از فلز و پلاستیک جایگزین کرد.
عوارض احتمالی:
این وضعیت ممکن است به اندازه کافی به مفاصل آسیب برساند تا سطح فعالیت فرد را تغییر دهد. عدم تحرک می تواند منجر به سفت شدن مفاصل و ضعف عضلانی شود. آرتریت پسوریاتیک همچنین می تواند باعث خستگی و کاهش تعداد گلبول های قرمز خون (کم خونی) شود. همچنین احتمال دیابت، فشار خون بالا، کلسترول بالا و چاقی در فرد بیشتر است.
نکات کلیدی:
- این بیماری نوعی آرتریت همراه با بثورات پوستی است.
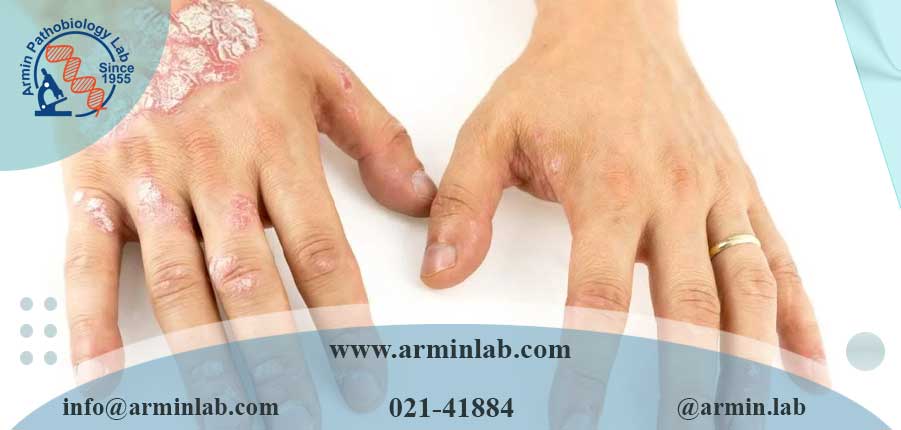
- پسوریازیس یک بیماری مزمن پوست و ناخن است. باعث ایجاد بثورات قرمز و پوسته پوسته و ناخن های ضخیم و سوراخ شده می شود. بثورات ممکن است قبل یا بعد از علائم آرتریت ظاهر شوند.
- این عارضه باعث التهاب، تورم و درد مفاصل می شود. اغلب در انگشتان دست و پا رخ می دهد. می تواند منجر به تغییر شکل مفاصل شود.
- درمان ممکن است شامل داروها، گرما و سرما، آتل، ورزش، فیزیوتراپی و جراحی باشد.
مطالب مشابه:
سیاه سرفه
تورم شکم
تفاوت پوکی استخوان و استئوآرتریت
رفلاکس حنجره
تومور استخوان (سارکوم)
منابع: my.clevelandclinic ، mayoclinic ، hopkinsmedicine







1 دیدگاه