HPV Aptima mRNA Assay Test
HPV Aptima: روش Aptima قابلیت ردیابی بیان E6/E7 (عامل اصلی ویروس در ایجاد تغییرات اولیه سلولی منتهی به بدخیمی) را دارد.
آزمایشگاه پاتوبیولوژی و ژنتیک آرمین
در فرآیند انجام تست HPV Aptima عمده ترین مشکل چیست؟
مهمترین ویژگی یک تست HPV مناسب، اختصاصیت آن است که میتواند بیمارانی را که نیاز به پیگیری های تهاجمی ندارند را شناسایی کند.
طراحی تستهای شناسایی HPV بسیار مشکل است چرا که:
1) حداقل 14 نوع HPV پرخطر و همچنین تعداد زیادی HPV کم خطر وجود دارند.
2) ژنوتیپ های هر نمونه ممکن است متفاوت باشند و افراد به صورت میکس ژنوتیپ باشند.
3) نقطه پایانی درمان سرطان در نظر گرفته میشود نه حضور HPV به تنهایی. (سرطان دهانه رحم و نقش ویروس HPV)
امروزه روشهای متعددی برای شناسایی HPV ابداع شده اند که هر کدام از این روش ها مزایا و معایبی دارند.
روش هایی که دارای تاییدیه FDA هستند به شرح زیر میباشند:
1) APTIMA-TMA/DKA: روش Aptima در سال 2011 از سوی FDA جهت غربالگری سرطان دهانه رحم تائید شده و به بررسی 14 نوع پرخطر HPV می پردازد. این روش یک نوع روش شناسایی ایزوترمال است. زیرا mRNAهای E6 و E7 ویروس را با روش لامینوسنس شناسایی میکند که اختصاصیت را نیز تا حد بسیار زیادی نسبت به سایر روش های شناسایی HPV که بر اساس شناسایی DNA بنا شدند، افزایش میدهد.
تمام مراحل این روش دستگاهی است، در نتیجه میزان آلودگی تا حد زیادی کاهش می یابد.
2) Cervista-Invader: این تکنیک یک روش ایزوترمال است که به صورت مستقیم و با استفاده از پروب های مختص توالی ویروس های HPV پرخطر است. با بهره گیری از سیستم شناسایی فلورسنتی حضور ویروس HPV را مشخص میکند.
3) HC2-Hybrid Capture: در این تکنیک DNA ویروس HPV با میکسی از پروب های مختص HPV درمان میشود و پس از اتصال هیبریدها به آنتی بادی های موجود، شناسایی DNA ویروس HPV توسط تکنیک لامینوسنس صورت میپذیرد.
4) Roche-multiplex PCR: در روش DNA Roche ویروس HPV توسط پرایمرهای اختصاصی مورد تکثیر قرار میگیرد و توسط تکنیک فلورسنت شناسایی میشوند.
برای بیماری زایی ویروس HPV نیاز است که ویروس HPV به صورت خطی درآمده و وارد ژنوم میزبان شود.
برای ورود به میزبان ویروس HPV از منطقه E1 و E2 باز میگردد و به صورت خطی درآمده و سپس به ژنوم میزبان وارد می شود.
در این حین ممکن است قسمتی از ژنوم ویروس حذف گردد. (مناطق L1، L2، E2، E4 و E5 ممکن است در حین ورود دچار حذف شوند)، اما برای عملکرد آنکوژنیک ویروس HPV حضور ژن های E6 و E7 امری ضروریست.
مکانیسم افزایش بیان ژن های E6 و E7 به چه صورت است؟
در شروع عفونت ژنوم ویروس HPV به صورت اپی زومال میباشد و تنها ژن هایی را که برای بقای ویروس نیاز میباشند را بیان میکند.
در برخی موارد که عفونت ویروس HPV پرخطر به صورت مزمن تبدیل میشود، پتانسیل ورود به ژنوم میزبان بوجود خواهد آمد.
این ورود ممکن است به نحوی باشد که برخی از ژن های میزبان دچار اختلال شده و احتمال بوجود آمدن سرطان سرویکس پدید آید.
آنکوپروتئین های E6 و E7 سلول های آلوده شده را به صورت بدخیم تبدیل میکنند.
E6 به صورت اختصاصی ژن p53 را از کار می اندازد که این ژن نقش بسیار مهمی در سیستم ترمیمی DNA دارد.
پروتئین رتینوبلاستوما که از جمله ژن های تنظیم کننده چرخه سلولی میباشد و نقش سرکوب کننده توموری را ایفا میکند نیز توسط پروتئین E7 دچار اختلال میگردد.
این اختلالات سبب نامیرا شدن سلول های بدخیم شده و تقسیم سلول ها از کنترل خارج شده و در نهایت تومور شکل میگیرد.
(چگونه از ابتلا شدن به ویروس HPV جلوگیری کنیم؟)
پیامدهای ورود به میزبان و خطر ابتلا به سرطان و شناسایی ویروس HPV با کمک منطقه L1 از ژنوم HPV:
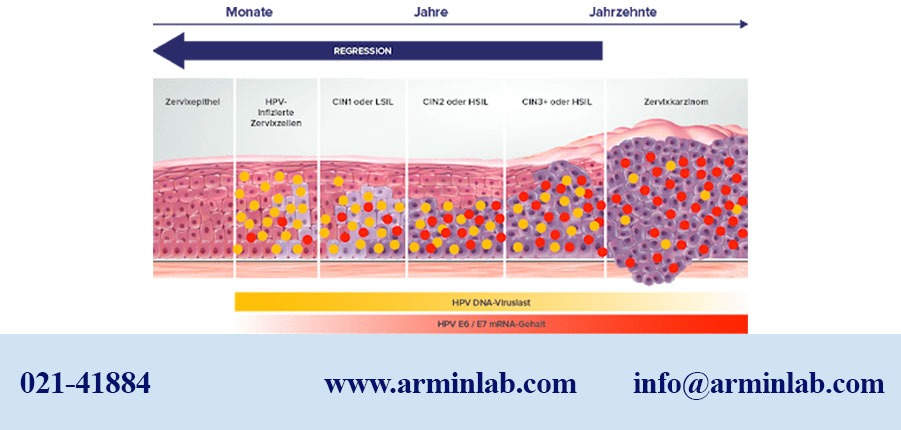
همانطور که در شکل زیر مشاهده میکنید، ژنوم ویروس HPV ممکن است به حالات مختلفی وارد ژنوم میزبان شود:
1) در حالتی که کل ژنوم ویروس HPV به ژنوم میزبان وارد شده شناسایی ویروس HPV بدون هیچگونه جواب منفی کاذب قابل انجام است.
2) در حالتی که قسمتی از ژنوم ویروس HPV که حاوی ژن های E6 وE7 است حذف شود، این ویروس قابل شناسایی شدن است.
اما ریسک ابتلا به سرطان در این موارد وجود نخواهد داشت. (از نظر بالینی مثبت کاذب برای پیشرفت سرطان محسوب می شود)
3) در حالتی که ناحیه L1 از ژنوم ویروس حذف شود ولی ژن های E6 و E7 وارد ژنوم میزبان شوند، ریسک ابتلا به سرطان وجود خواهد داشت.
اما شناسایی این ویروس بر اساس شناسایی قسمتی از L1 امکان پذیر نخواهد بود. (از نظر بالینی منفی کاذب برای پیشرفت سرطان محسوب میشوند)
مطالعات نشان میدهند که تکنیک هایی که بر اساس شناسایی منطقه L1 از ویروس HPV هستند، ممکن است در 5 الی 10 درصد موارد دارای جواب منفی کاذب برای پیشروی سرطان سرویکس باشند که این امر به علت حذف منطقه L1 از ژنوم الحاقی HPV در ژنوم میزبان میباشد.
بنابراین تعیین استراتژی مناسب به منظور شناسایی HPV پرخطر امری بسیار مهم و اجتناب ناپذیر است.
قابل ذکر است که تنها پروتئین های E6 و E7 برای پیشروی بیماری مورد نیاز هستند و سایر مناطق از ژنوم HPV ممکن است در حین ورود به ژنوم میزبان دچار حذف شوند.
روش Roche
تنها منطقه L1 از ژنوم HPV را شناسایی میکند و قادر به شناسایی ویروس های وارد شده به ژنوم میزبان که منطقه L1 در آن ها دچار حذف شده است نمیباشند.
بنابراین ممکن است در مواردی جواب منفی کاذب از لحاظ بالینی مشاهده شود. سیستم HC2 از پروب های بسیار بزرگ استفاده میکند.
ممکن است با ژنوتیپ های کم خطر نیز واکنش نشان دهد.
همچنین در این روش به علت عدم استفاده از کنترل داخلی (Internal Control) ممکن است جواب منفی کاذب نیز مشاهده گردد.
تنها سیستمی که بر اساس شناسایی mRNA ژن های E6 و E7 ویروس HPV بنا شده است سیستم HPV Aptima می باشد.
روش HPV Aptima نسبت به روش هایی که بر پایه DNA بنا شدهاند، دارای مزایای بسیار مهمی میباشد که پیش آگهی سرطان را به طور دقیق تری اعلام میکند.
مزایا روش HPV Aptima mRNA Assay Test:
1) شناسایی mRNA آنکوژنیک ویروس HPV (E6 و E7)
2) دارای پروب های اختصاصی جهت شناسایی mRNA ویروس میباشد که اختصاصیت روش را تا حد بسیار زیادی نسبت به سیستم هایی همانند روش Roche و hc2 افزایش میدهد.
برای آشنایی بیشتر میتوانید به لینک های زیر مراجعه فرمایید:
https://www.aparat.com/v/03jIR
https://www.aparat.com/v/6OiQX
مطالب مشابه:

1 دیدگاه