غربالگری بزرگسالان
شما می توانید با انجام آزمایش های غربالگری بزرگسالان، سلامتی خود را برای چندین سال حفظ کنید، این آزمایشات برای تشخیص زودهنگام برخی از بیماری های شایع تر و بالقوه جدی که در بزرگسالان اتفاق می افتد، مانند بیماری های مقاربتی، سرطان ها، دیابت و بیماری های قلبی استفاده می شود.
آزمایش های غربالگری بزرگسالان می توانند شرایط به خصوص را در مراحل اولیه و قابل درمان حتی قبل از مشاهده علائم بیابند.
با اطلاعات حاصل از آزمایشات غربالگری بزرگسالان، پزشک می تواند اقدامات پیشگیرانه ای را انجام دهد تا به فرد کمک کند تا در سال های بعد، از سلامت بیشتری برخوردار باشد.
به عنوان مثال، یک آزمایش معمول کلسترول که می تواند خطر ابتلا به بیماری قلبی را نشان دهد، این امکان را فراهم میکند که فرد پیش از آنکه به یک بیماری جدی مبتلا شود، اقدامات پیشگیرانه مانند تغییر سبک زندگی را انجام دهد.
بخش های زیر اطلاعاتی را درباره آزمایش های غربالگری بزرگسالان 19 تا 29 سال ارائه می دهد.
ممکن است همه افراد در این گروه سنی برای همه بیماری های بالا نیاز به غربالگری نداشته باشند.
برای کسب اطلاعات بیشتر در مورد هر یک از شرایط و تعیین اینکه آیا غربالگری برای شما یا اعضای خانواده شما مناسب است، بخش های زیر را بخوانید.
غربالگری بزرگسالان (غربالگری کلسترول بالا)
در آغاز دوران کودکی, ماده مومی به نام کلسترول و سایر چربی ها، شروع به ایجاد رسوب در شریان ها میکنند و به پلاک هایی در گذرگاه ها وصل میشوند و مسیر را باریک می کنند.
در طول دوران بزرگسالی، پلاک در سرخرگ هایی که خون را به ماهیچه قلب میرسانند و سایر سرخرگ های بدن تجمع می یابد. این پلاک ها باعث مشکلاتی در بدن میشوند. (آترواسکلروزیس).
برای زنان و مردان در ایالات متحده، اولین علت مرگ و میر، بیماری قلبی است و میزان کلسترول در خون به میزان زیادی شانس ابتلا به آن را تحت تاثیر قرار میدهد.
نگه داشتن میزان کلسترول در حد استاندارد برای سالم ماندن مهم است.
غربالگری کلسترول بالا معمولا ً با پروفایل لیپیدی مهم است زیرا معمولا ً هیچ علایمی وجود ندارد.
پروفایل لیپیدی معمولا ً شامل کلسترول کامل، کلسترول HDL ،کلسترول LDL و تری گلیسرید و گاهی کلسترول غیر HDL است.
معمولا برای غربالگری کلسترول خون نیاز به 9 تا 12 ساعت ناشتایی می باشد.
با این حال بعضی از آزمایشگاه ها این آزمایش را بدون ناشتایی انجام می دهند.
توصیه های غربالگری کلسترول:
- انجمن قلب آمریکا توصیه میکند که تمام بزرگسالان مبتلا به کلسترول بالا، آزمایش کلسترول (پروفایل لیپیدی ناشتا) را هر 4 تا 6 سال یکبار انجام دهند.
آزمایش مکرر برای افراد در معرض خطر بیشتر توصیه میشود.
- سازمان پیشگیری از بیماری ها در آمریکا به متخصصان بهداشت و بیماران توصیه میکند که به دنبال غربالگری برای کلسترول بالا بروند و ریسک ابتلای فرد را به بیماری قلبی تعیین کنند تا مشخص شود چه کسی ممکن است با استاتین ها درمان شود.
بر اساس USPSTF این غربالگری در سنین 21 تا 39 توصیه نمی شود. برای افراد 40 تا 75 سال، به جای غربالگری توصیه می شود که فرد، خطر ابتلای بیماری قلبی خود را ارزیابی کرده و اینکه آیا مصرف استاتین ها سودمند است.
این دستورالعمل ها همچنین یادآور میشوند که استاتین ها ممکن است پاسخ مناسبی برای هر کسی که در معرض خطر است نباشد. بدون توجه به خطر بیماری قلبی، همه میتوانند از تغییرات سبک زندگی بهرهمند شوند که شانس گسترش بیماری های قلبی را کاهش میدهد.
دیابت در بزرگسالان:
دیابت هفتمین علت اصلی مرگ و میر در ایالات متحده است و در سنین پایین شیوع بیشتری دارد مرکز کنترل و پیشگیری بیماری ها (CDC) تخمین میزند که ۳۰.۲ میلیون نفر در سنین ۱۸ سال و بالاتر و یا ۱۲.۲ درصد از افراد این گروه سنی (19 تا 29 سال)، دارای دیابت تشخیص داده یا تشخیص داده نشده هستند.
از این تعداد، ۴.۶ میلیون نفر بین ۱۸ تا ۴۴ سال سن دارند.
در حالی که بیشتر موارد دیابت نوع یک در افراد زیر 18سال تشخیص داده می شود، علائم و نشانه ها اغلب به سرعت توسعه می یابند.
علائم دیابت در بزرگسالان
علائم دیابت اغلب به سرعت توسعه یافته و تشخیص اغلب به صورت اورژانسی انجام می شود.
بنابراین، غربالگری دیابت نوع 1 ضروری نیست.
از طرف دیگر، برخی از جوانان مبتلا به دیابت نوع 2 هیچ علائم و نشانه ای ندارند، به خصوص در اوایل بیماری و غربالگری بزرگسالان می تواند یک ابزار مفید باشد.
دیابت نوع 2 90-95٪ کل موارد دیابت تشخیص داده شده در بزرگسالان را تشکیل می دهد.
اضافه وزن و عدم تحرک دو عامل مهم در افزایش ابتلا به دیابت نوع ۲ هستند.
تخمین زده می شود که 84.1 میلیون بزرگسال آمریکایی در سنین 18 سال یا بالاتر به دیابت مبتلا هستند، به این معنی که سطح گلوکز خون آنها بالاتر از حد طبیعی است اما هنوز آنقدر بالا نیست که بتواند دیابت تشخیص دهد.
تشخیص زودهنگام دیابت به این افراد اجازه می دهد تا گام هایی را برای جلوگیری از بیماری دیابت نوع 2 و عوارض آن بردارند یا از سرعت پیشرفت این بیماری بکاهند.
این عوارض شامل حمله قلبی، سکته مغزی، فشار خون بالا، مشکلات بینایی، نابینایی، بیماری های کلیوی و بیماری های سیستم عصبی است. بیش از 60٪ قطع اندام تحتانی در افراد دیابتی اتفاق می افتد.
فاکتورهای خطر دیابت: (غربالگری بزرگسالان)
اضافه وزن و داشتن BMI 25 و یا بالاتر فاکتور مهمی در افزایش خطر ابتلا به دیابت نوع دو می باشد.
دیگر فاکتور ها شامل موارد زیر است:
- عدم انجام فعالیت بدنی
- داشتن فشار خون بالا به معنای فشار خون 140/90 میلی متر جیوه یا بالاتر و یا فشارخون تحت درمان
- سابقه بیماری قلبی عروقی
- میزان کلسترول HDL کمتر ازmg/dl 40 و یا تری گلیسیرید بیشتر از 150 mg/dl
- داشتن نتیجه آزمایش قند خون (FBS) A1C 5.7% در مقایسه با تست تحمل گلوکز (GTT) 140 تا 199mg/dl
- داشتن شرایط مرتبط با مقاومت انسولین، مانند چاقی شدید و بیماری پوستی acanthosisnigricans
(به منظور کسب اطلاعات بیشتر درباره ی سرطان پوست کلیک فرمائید.)
ریسک های خطر ژنتیکی شامل: (به منظور کسب اطلاعات بیشتر درباره مشاوره ژنتیک لطفا کلیک فرمائید.)
- داشتن اقوام درجه یک مبتلا به دیابت
- داشتن نژاد آمریکایی افریقایی تبار و امریکای لاتین و امریکایی آسیایی و یا جزایر اقیانوس آرام جنوبی
فاکتورهای خطر ابتلا برای زنان شامل:
(به منظور کسب اطلاعات بیشتر درباره ی غربالگری مادران باردار لطفا کلیک فرمائید.)
- به دنیا آوردن نوزاد با وزن 9 پوند یا بیشتر و یا داشتن دیابت حاملگی
- داشتن سندروم تخمدان پلی کیستیک (PCOS)
- آزمایش های غربالگری برای آقایان و خانم های غیر باردار
- قند خون ناشتا (FBS): این آزمایش میزان گلوکز خون را بعد از ۸ تا ۱۲ ساعت ناشتایی به سرعت اندازه گیری میکند.
- هموگلوبین A1C: آزمایش (HB A1C) میانگین میزان گلوکز خون در ۲ تا ۳ ماه گذشته را مورد ارزیابی قرار داده و به عنوان تست دیگری برای آزمایش دیابت پیشنهاد شده است.
- قند خون 2 ساعته: این آزمایش اختلال بدن در تحمل میزان گلوکز را مشخص میکند.
ابتدا یک نمونه خون به صورت ناشتا از فرد گرفته میشود.
سپس فرد یک نوشیدنی شیرین حاوی مقدار مشخص قند (گلوکز) و آب مینوشد. سپس به مدت ۲ ساعت هر ۳۰ تا ۶۰ دقیقه نمونه خون از شخص گرفته میشود.
اگر هر یک از این نتایج غیر عادی باشد، آزمایش در روز دیگر تکرار میشود. اگر نتیجه تکرار نیز غیر عادی باشد، تشخیص دیابت صحیح می شود.
توصیه ها
انجمن دیابت امریکا (ADA) و نیروی اجرایی خدمات پیشگیرانه امریکا (USPSTF) موارد زیر را پیشنهاد میکنند:
- در صورتی که اضافه وزن دارید و حداقل یک عامل خطر دیگر برای ابتلا به دیابت را دارید، غربالگری را مد نظر داشته باشید.
- طبق توصیه ADA و USPSTF حتی اگر نتایج اولیه غربالگری طبیعی باشد، تکرار آزمایش حداقل هر 3 سال یکبار پیشنهاد می شود.
در صورتی که شخصی مبتلا به دیابت شناخته شده است، انجام آزمایش سالانه (آزمایش غربالگری سلامت سنین مختلف) توصیه می شود.
انجمن غدد درون ریز بالینی امریکا (AACE) نیز غربالگری دیابت را برای افراد بدون علامت با این عوامل خطر و همچنین افرادی که تحت درمان روان پریشی اسکیزوفرنی یا بیماری دو قطبی شدید هستند، توصیه میکند.
در حالی که متخصصان سلامت عمومی در تلاشند تا به افراد آموزش دهند که برای جلوگیری از دیابت و عوارض جدی آن چه باید بکنند، توجه داشته باشید که عادات غذایی سالم و فعالیت بدنی می تواند خطر ابتلا به دیابت نوع 2 و همچنین با غربالگری بزرگسالان میتوان عوارض ناشی از بیماری را کاهش دهد.
فشار خون بالا در غربالگری بزرگسالان:
طبق گزارش انجمن قلب امریکا، تقریبا ً نیمی از بزرگسالان در آمریکا فشار خون بالایی دارند.
فشار خون نیرویی است که خون شما روی دیواره رگ های شما میگذارد.
فشار خون بالا زمانی اتفاق می افتد که این نیرو به طور مداوم زیاد است.
تشخیص و کنترل فشار خون بالا مهم است چون در طول زمان، می تواند به سیستم گردش خون شما آسیب بزند و خطر حمله قلبی، سکته و دیگر مشکلات سلامتی را در طول زندگی فرد افزایش دهد.
در حقیقت، فشار خون یکی از هفت علت مرگ در امریکاست و هر چه فشار خون بالاتر باشد، پتانسیل آسیب به قلب و دیگر ارگان ها از جمله کلیه ها، مغز و چشم ها نیز بیشتر می شود.
فشار خون بالا قبل از سن ۴۰ عامل خطر بروز یا تشدید بیماریهای قلبی در آینده است.
بیشتر افرادی که فشار خون بالا دارند از این مساله آگاهی ندارند، چون اغلب علائم مشخصی وجود ندارد. تنها راه برای فهمیدن این که آیا فشار خون بالایی دارید، این است که فشار خون خود را اندازه گیری نمائید.
فاکتورهای خطر غربالگری بزرگسالان:
- نژاد آفریقایی امریکایی
- سابقه خانوادگی فشار خون
- سن بالا
- اضافه وزن و چاقی
- عدم انجام فعالیت های ورزشی
- سیگار کشیدن
- نوشیدن الکل
- رژیم غذایی با نمک زیاد
گاهی اوقات مصرف داروهای غیرقانونی، مواد مخدر و یا بیماری هایی مانند دیابت، بیماری های کلیه یا بیماری تیروئید میتواند موجب فشار خون شود.
این امر فشار خون ثانویه نام دارد و درمان فشار خون ثانویه ممکن است جلوی ابتلا به فشار خون بالا را متوقف کند.
توصیه های غربالگری بزرگسالان:
- اگر شما فشار خون بالایی داشته باشید و در معرض خطر ابتلا به بیماری های قلبی و عروقی قرار داشته باشید، توصیه می شود که در عرض ۳ تا ۶ ماه پس از فشار بالا، دوباره غربالگری را انجام دهید.
- اگر فشار خون داشته باشید و در معرض خطر بالای بیماری های قلبی و عروقی قرار داشته باشید، با توجه به بیماری قلبی شما و دارا بودن فشار خون بالا، غربالگری مکرر لازم است. احتمالا ً درمان با داروهای ضد فشار خون در این موارد ضروری است.
- انجمن سلامت امریکا توصیه میکند که هر ۳ تا ۵ سال برای بزرگسالان ۱۸ تا ۳۹ سال با فشار خون طبیعی (کمتر از ۱۳۰ / ۸۵ mm Hg باشد)، که عوامل ریسک دیگری ندارند.
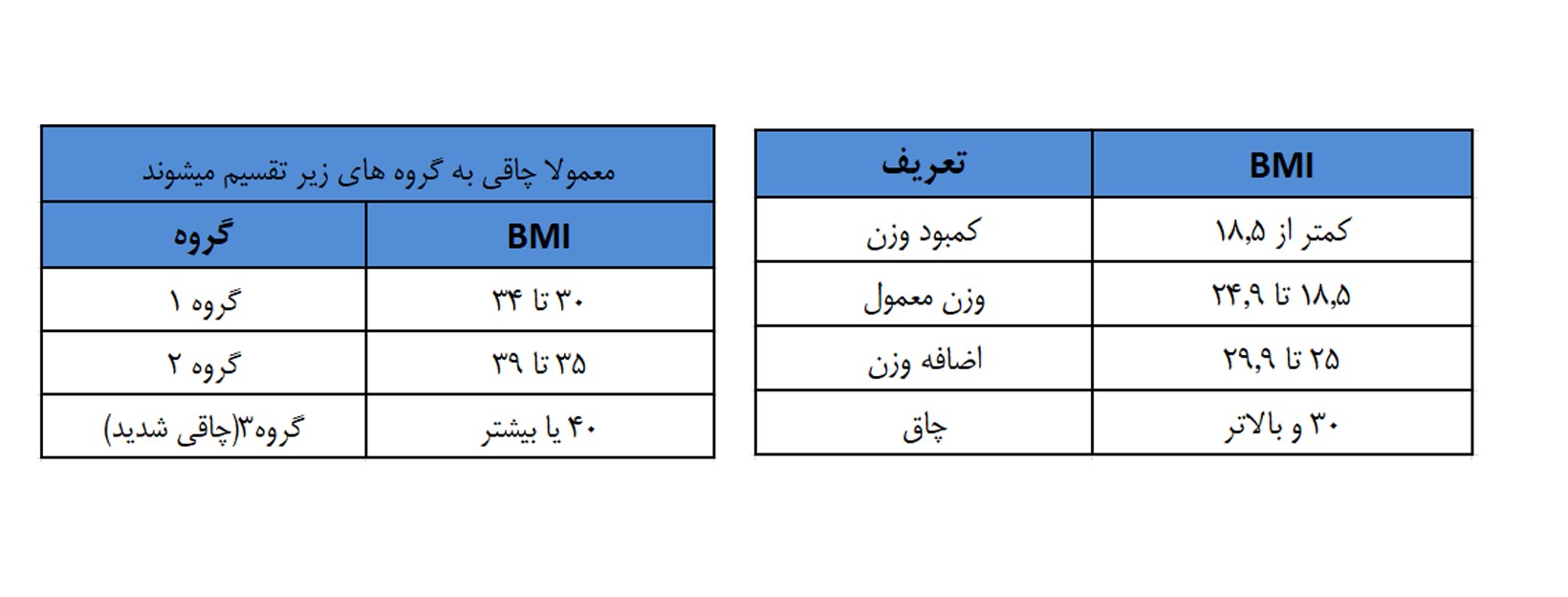
چاقی در غربالگری بزرگسالان:
چاقی یک مشکل مهم بهداشتی در امریکاست که طی چند سال گذشته در امریکا افزایش پیدا کرده است. بر اساس CDC در حال حاضر حدود 42% از افراد بزرگسال دارای چاقی و حدود 9% از این افراد دارای چاقی شدید هستند. چاقی یک بیماری پیچیده با عوامل متعددی از قبیل رفتارها، محیط و اجتماع، بیماری های زمینه ای و داروها است. بنا به اظهارات مرکز کنترل بیماری ها (CDC)، ژن ها نیز در بروز چاقی نقش دارند.
چاقی یک نگرانی بهداشتی جدی است. زیرا کیفیت کلی زندگی را کاهش می دهد و خطر بسیاری از بیماری ها را افزایش می دهد مانند:
- فشار خون بالا
- کلسترول و یا تری گلیسیرید بالا
- دیابت نوع 2
- بیماری های قلبی
- بیماری های کیسه صفرا
- نقرس
- خفگی در خواب و مشکلات تنفسی
- آرتریت و پوکی استخوان
- انواع مختلف سرطان ها
- ابتلا به کووید-19
- مشکلات روانی مانند افسردگی و پرخاشگری
محاسبه شاخص توده بدنی (BMI) میتواند یک ابزار غربالگری مفید برای ارزیابی وضعیت وزن باشد. برای بزرگسالان، فرمول زیر استفاده میشود:
BMI = (Weight in pounds) / (height in inches squared) x 703
BMI:
در حالی که BMI یک ابزار غربالگری چاقی مفید است، اما وضعیت سلامتی شما را تشخیص نمیدهد.
پزشک شما آزمایش ها و غربالگری سنین مختلفی را انجام می دهد و چندین عامل را برای ارزیابی سلامت کلی و خطر بیماری ها در نظر میگیرد.
پزشکان توصیه می کنند که متخصصان مراقبت های بهداشتی بیماران با BMI 30 و بالاتر را به مراکز متمرکز ارجاع دهند.
این مراکز راهکارهای متعددی را برای تغییر رفتار و کاهش وزن و افزایش فعالیت ارائه می دهند.
اگر تشخیص داده شود که اضافه وزن دارید یا چاق هستید، پزشک ممکن است درمان را بستگی به علت و شدت چاقی شروع کند.
درمان چاقی ممکن است شامل داروهای کاهش وزن و یا گاهی جراحی های چاقی باشد.
سرطان سینه:
سرطان سینه دومین سرطان تشخیص داده شده در زنان امریکایی و علت اصلی مرگ بر اثر سرطان است.
تقریبا ً ۷۰ درصد سرطان های پستان در زنان ۵۵ سال یا بالاتر بروز کرده و حدود ۱۰ درصد در زنان کمتر از ۴۵ درصد یافت میشوند.
غربالگری منظم میتواند به تشخیص تومورها در مراحل اولیه کمک کند و زمانی که آنها بیشتر قابل درمان هستند.
ماموگرافی، یک آزمایش تصویربرداری است که میتواند قبل از پیشرفت علائم سرطان پستان را تشخیص دهد.
جامعه پزشکی ارزش غربالگری سرطان پستان و ماموگرافی را تشخیص میدهد.
اما هنوز تفاوت هایی در این توصیه ها در مورد این که چه زمانی باید انجام شود و چه زمانی باید آغاز شود، وجود دارد.
بسیاری از سازمان ها بر این باورند که زنان باید با پزشک خود مشورت کرده تا خطر ابتلا به سرطان پستان را ارزیابی کرده و تعیین کنند که چه چیزی برای آنها بهتر است.
در حالی که غربالگری میتواند سرطان را زودتر تشخیص دهد اما گاهی ممکن است نیاز به اقداماتی مانند بیوپسی شود.
توصیه هایی برای خانم هایی با ریسک ابتلای متوسط:
زنانی با ریسک ابتلای متوسط، سابقه شخصی یا خانوادگی سرطان پستان و دیگر عوامل ریسک ابتلا به سرطان پستان را ندارند.
تست های بالینی
- کالج امریکایی سرطان شناسی و شبکه جامع سرطان (NCCN) می گویند که ممکن است نیاز باشد زنان هر ۱ تا ۳ سال یک تست بالینی برای زنان در سنین ۲۵ تا ۳۹ سال به عنوان بخشی از آزمون منظم سلامت خود و سالانه برای زنان ۴۰ سال و بزرگتر بدهند.
به گفته ACOG؛ خود آگاهی در سینه اهمیت دارد.
زنان در سنین مختلف باید درباره معاینه خود با پزشکان صحبت کنند و بلافاصله هر گونه تغییری در ظاهر عادی سینه ها را گزارش دهند. این تغییرات میتواند شامل درد، جرم، تخلیه نوک پستان به غیر از شیر یا قرمزی پستان باشد.
غربالگری سرطان پستان
- غربالگری سینه زنان، به طور کلی برای زنان جوانتر از سن ۴۰ که عوامل خطر شناخته شده را ندارند توصیه نمیشود.
- ACS می گوید که زنان در سن ۴۰ تا ۴۴ سال، این گزینه را دارند که غربالگری سرطان پستان با ماموگرافی را آغاز کنند و توصیه میکند که زنان ۴۵ تا ۵۴ ساله در هر سال ماموگرافی داشته باشند.
- ACOG و USPSTF و کالج پزشکان امریکایی (ACP) میگویند که زنان ۴۰ تا ۴۹ ساله باید به غربالگری ارجاع داده شوند و باید درباره مزایا و آسیب های غربالگری ماموگرافی با یک پزشک متخصص بهداشت بحث گفتگو کنند.
اگر یک زن غربالگری را انتخاب کند، ACOG آن را هر ۱ تا ۲ سال توصیه میکند و USPSTF و ACP میگویند که این کار باید هر ۲ سال انجام شود.
ریسک های افزاینده:
سابقه خانوادگی و ژنتیک میتواند موجب خطر بالای ابتلا شود.
برای مثال:
عوامل خطر سرطان پستان شامل سابقه شخصی سرطان پستان، چاقی، شروع دوره قاعدگی در سنین پایین، داشتن اولین فرزند بعد از سن ۳۵ سال و بچه دار نشدن، هورمون تراپی و مصرف الکل است.
ACS توصیه میکند که زنان در معرض خطر مادام العمر با تصویربرداری تشدید مغناطیسی (MRI) علاوه بر غربالگری سرطان سینه که سالانه در سن ۳۰ سالگی شروع میشود و تا زمانی که در سلامت هستند، ادامه یابد.
برخی از عوامل مهم دخیل در ابتلا به سرطان سینه شامل موارد زیر هستند:
- دارا بودن ژن جهش یافته BRCA1 یا BRCA2
- داشتن اشعه در قفسه سینه در سنین جوانی (بین ۱۰ تا ۳۰ سال)
- برخی از سوابق خانوادگی، مانند خویشاوندان نزدیک با سرطان سینه یا تخمدان
اگر شما خطر ابتلا به سرطان سینه را داشته باشید، باید با پزشک خود مشورت کنید و برنامه غربالگری فردی را برای خود در نظر بگیرید.
سرطان دهانه رحم
خوب است بدانید سرطان دهانه رحم ناشی از رشد کنترل نشده سلول ها در دهانه رحم است که در قسمت پایینی رحم خانم ها رخ می دهد.
سرطان گردن بسیار کند است و میتواند چندین سال طول بکشد تا پیشرفت کند.
به گفته انجمن سرطان امریکا، سرطان رحم اغلب در زنان بین سنین ۳۵ تا ۴۴ ساله تشخیص داده میشود.
میانگین سنی در تشخیص ۵۰ ساله است. سرطان گردن رحم به ندرت در زنان کمتر از ۲۰ سال تشخیص داده میشود.
تقریبا ً همه سرطان های دهانه رحم از عفونت های مقاوم با انواع خاص ویروس پاپیلومای انسانی (HPV) ایجاد میشوند. (نقش ویروس HPV در سرطان دهانه رحم)
دو نوع پرخطر ویروس HPV با تیپ های ۱۶ و ۱۸ سال بوده که ۸۰ درصد از همه سرطان های دهانه رحم را تشکیل میدهند.
میتوان از سرطان های دهانه رحم ناشی از ۹ نوع ویروس HPV از ۱۱ تا ۱۲ سالگی توسط واکسیناسیون جلوگیری کرد.
HPV چیست؟
HPV یک بیماری مقاربتی است. بسیاری از عفونت های HPV بدون نیاز به درمان حل می شوند. بدن قادر است عفونت را پاک کند. اما عفونت ها با انواع مختلفی از HPV که از بین نمیروند میتواند منجر به سرطان رحم شود.
سال ها طول میکشد تا فرد مبتلا به HPV به سرطان مبتلا شود. عفونت مداوم با HPV های پرخطر میتواند باعث شود سلول های آلوده به طور خودکار رشد کنند.
معمولا ً سیستم ایمنی این سلول ها را تشخیص می دهد و رشد آنها را محدود میسازد. اما گاهی اوقات سلول ها باقی میمانند و تبدیل به پیش سرطان میشوند.
می توان با چکاپ های منظم و غربالگری های سرطان دهانه رحم از مرگ ناشی از این نوع سرطان جلوگیری کرد. غربالگری می تواند سلول های پیش سرطانی را تشخیص دهد.
توصیه های غربالگری زنان:
آزمایش های غربالگری سرطان دهانه رحم شامل موارد زیر است:
- آزمایش پاپ اسمیر: این آزمایش برای غربالگری پیش سرطان و سلول هایی است که در دهانه رحم تغییر یافتند. (برای کسب اطلاعات بیشتر درباره جواب غیر نرمال تست پاپ اسمیر کلیک فرمائید.)
نمونه ای از سلول های دهانه رحم بر روی اسلایدی قرار گرفته و به آن رنگ اضافه شده و توسط میکروسکوپ مشاهده می شوند.
- آزمایش HPV: این آزمایش ماده ژنتیکی (DNA یا RNA) HPV های پرخطر در سلول های دهانه رحم را شناسایی می کند.
سازمان های بهداشتی توصیه می کنند که زنان در سنین ۳۰ تا ۶۵ سال یکی از راه های کنترل زیر را انتخاب کنند.
با پزشک خود در مورد مزایا و معایب هر سه راه کنترل صحبت کنید تا بتوانید تصمیم بگیرید کدام رویکرد برای شما بهتر است:
- آزمایش هم زمان پاپ اسمیر و HPV های پرخطر هر 5 سال یک بار
- پاپ اسمیر هر سه سال یک بار
- HPV های پرخطر هر 5 سال یک بار
غربالگری زنان به صورت مکرر در موارد زیر توصیه می شود:
- استفاده از دارویی به نام DES که بین سالهای ۱۹۴۰ و ۱۹۷۱ به برخی از زنان می دادند تا از سقط جنین جلوگیری کنند. در این مورد پاپ اسمیر برای غربالگری مورد نیاز است. (برای کسب اطلاعات بیشتر درباره ی آزمایش های ناباروری زنان کلیک فرمائید.)
- تست غیر نرمال غربالگری های پیشین یا تشیص سرطان دهانه رحم
- سابقه عفونت کلامیدیایی
- سیستم ایمنی ضعیف برای مثال عفونت با HIV
برای زنانی که جراحی هیسترکتومی (بیرون آوردن رحم) را دارند:
اگر یک هیسترکتومی کامل داشته باشید و هیچ سابقه سرطان رحم یا دهانه رحم نداشته باشید، این ها نشان میدهد که شما ممکن است سرطان رحم را مهار و یا متوقف کنید.
با این حال، اگر شما سابقه سرطان رحم و یا تغییرات سلول های رحم را دارید، پس توصیه میشود که به مدت ۲۰ سال پس از جراحی برای غربالگری سرطان دهانه رحم مراجعه کنید.
اگر یک هیسترکتومی جزئی داشته باشید، پس باید به طور مرتب غربالگری سرطان رحم را همانطور که در بالا ذکر شد، ادامه دهید.
آزمایش HIV:
عامل بیماری خطرناک ایدز (سندرم اکتسابی نقص سیستم ایمنی)، ویروس HIV است.
در ابتدا عفونت HIV ممکن است یا فاقد علائم باشد و یا علائم غیر اختصاصی و شبیه به سرماخوردگی از خود نشان دهد که به خودی خود بعد از گذشت دوره ای کوتاه این علائم بهبود می یابند.
تنها راه شناسایی آلودگی فرد به ویروس HIV از طریق آزمایش HIV است.
اگر عفونت به ویروس HIV شناسایی و درمان نشود، در نهایت علائم ایدز بروز میکنند و به مرور زمان رو به وخامت میرود. با گذشت زمان ویروس HIV بدون درمان میتواند سیستم ایمنی را از بین ببرد و بدن فرد را نسبت به عفونت های فرصت طلب آسیب پذیر سازد.
راه های انتقال ایدز:
- داشتن رابطه جنسی با فرد مبتلا
- استفاده از سرنگ عفونی توسط فرد مبتلا
- انتقال ویروس از مادر مبتلا به فرزند خود در طی دوران بارداری یا شیردهی
- تماس با خون عفونی به ویروس
- دریافت خون عفونی یا فاکتورهای خونی (مانند آلبومین و فاکتور 8) مبتلا به ویروس: البته احتمال بروز چنین آلودگی، به خاطر غربالگری خون های اهدایی و اعمال تکنیک های حرارت درمانی و سایر تکنیک های از بین برنده ویروس HIV، بسیار پایین است.
علت انجام آزمایشات غربالگری HIV
انجام آزمایشات غربالگری برای شناسایی این ویروس یک امر مهم در تضمین سلامتی افراد است. چرا که تشخیص زودهنگام این ویروس میتواند منجر به دریافت درمان های تاثیرگذار و به موقع شود که خود این موضوع در نهایت خطر پیشرفت این بیماری به ایدز را کاهش میدهد.
نتایج یک آزمایش بالینی جامع انستیتو ملی سلامت امریکا در سال 2015 نشان داد که افراد مبتلا به ایدز هر قدر زودتر درمان های ضدویروسی (antiretroviral) را شروع کنند، کمتر در معرض خطر بروز بیماری ایدز هستند.
تشخیص زودهنگام همچنین برای سایرین و جامعه فواید مهمی در بردارد.
سالانه در امریکا ویروس HIV در هزاران نفر مورد شناسایی قرار میگیرد و از هر 8 نفر 1 نفر از مبتلا بودن خویش بی اطلاع است.
هر فرد مبتلا میتواند با آگاهی از وضعیت خود، تغییر در رفتار و عدم اجازه تماس افراد سالم به خون و مایعات بدن خود، مانع از گسترش بیشتر این ویروس شود.
خانم های باردار مبتلا به ویروس HIV میتوانند با شروع درمان مانع از انتقال این ویروس به جنین خود شوند.
اگر جواب آزمایش غربالگری HIV فردی منفی باشد، چنین شخصی باید اقدامات لازم جهت جلوگیری از آلودگی به این ویروس را اتخاذ کند.
مطابق با توصیه سازمان بهداشت جهانی (WHO) و مرکز کنترل و پیشگیری بیماری امریکا (CDC)، افرادی که به ویروس HIV مبتلا نیستند، ولی در معرض بالای ابتلا به این ویروس قرار دارند بهتر است مصرف قرص PrEP را مد نظر داشته باشند.
این قرص، به صورت روزانه مصرف میشود و مانع از ابتلا به این ویروس میگردد. احتمال آلودگی به ویروس HIV در افرادی که قرص PrEP را مصرف کردند به مراتب پایین تر از افرادی است که از این قرص استفاده نکردند.
عوامل خطرزا:
هپاتیت C
هپاتیت B
کلامیدیا و سوزاک
توبرکلوزیس:
توبرکلوزیس (TB) یک بیماری عفونی است و عامل ایجاد آن باکتری مایکوباکتریوم توبرکلوزیس است.
بافت هدف این باکتری اغلب ریه ها و شش ها میباشد ولی همچنین میتواند هر بخشی از بدن را تحت تاثیر قرار دهد. این باکتری میتواند از طریق قطرات ریز تنفسی ناشی از سرفه، عطسه، خندیدن و تنفس از فردی به فرد دیگر منتقل شود.
اغلب افراد مبتلا به باکتری M. tuberculosis، این باکتری را تنها در تعداد محدودی از سلول های ریه و شش های خود به صورت غیرفعال، اما زنده دارند. این عفونت پنهان TB فرد را بیمار و مسری نمیکند و در اغلب موارد منجر به نوع فعال توبرکلوزیس نمیشود.
با این حال در بعضی از افراد به ویژه افرادی با سیستم ایمنی ضعیف، عفونت اولیه مستقیما وارد مرحله توبرکلوزیس فعال میشود.
خطر بروز بیماری توبرکلوزیس در صورت مبتلا شدن به باکتری مولد آن در افراد مبتلا به HIV بیشتر است.
شخصی با سیستم ایمنی ضعیف و مبتلا به نوع پنهان TB، ممکن است به نوع فعال TB مبتلا شود. یک مسئله نگران کننده وجود بعضی از انواع TB است که به درمان های آنتی بیوتیک، مقاومت نشان می دهند.
TB یکی از کشنده ترین بیماری های جهان است که میتواند سلامت گروه های پر ریسک را به خطر بیاندازد.
به همین علت راهنمای غربالگری بزرگسالان برای چنین گروهی از افراد تعیین شده است.
افراد تحت خطر
- افرادی که در تماس نزدیک با فرد مبتلا یا مشکوک به TB بودند.
- افرادی با سیستم ایمنی تضعیف شده ناشی از عفونت HIV، سوءتغذیه، سن بالا و یا سوء مصرف موادی چون الکل و داروها.
- مهاجرانی از کشورهایی با آمار بالای TB (بسیاری از کشورهای امریکای لاتین، آفریقا، آسیا، اروپای شرقی و روسیه)
- افرادی با وضعیت اقتصادی نامناسب
- افراد مستقر در مراکز خاصی مانند خانه سالمندان، مراکز سلامت روان، زندان ها، مراکز درمانی بیماران مبتلا به ایدز و اقامتگاه های مخصوص افراد بی خانمان.
- کارمندان بهداشت که در مراکز کار می کنند و یا با افرادی با ریسک بالای ابتلا در تماس هستند.
- افرادی که در اقامتگاه ها ناپاک و یا شلوغ زندگی می کنند و رژیم غذایی مناسبی ندارند.
- تکنسین های آزمایشگاه ها که با نمونه ها و کشت های حاوی باکتری مولد TB کار می کنند.
توصیه های غربالگری بزرگسال:
مراکز کنترل و پیشگیری بیماری ها (CDC) و نیروی خدمات پیشگیرانه امریکا، انجام غربالگری بزرگسالان (آزمایش های TB) جهت شناسایی افرادی که بهتر است تحت درمان این بیماری قرار بگیرند توصیه میکند.
افرادی که در معرض خطر بیشتری برای ابتلا به عفونت های TB هستند و نیز کسانی که ریسک بالاتری برای پیشرفت نوع عفونت از نوع پنهان به نوع فعال دارند جزء افراد کاندید برای انجام آزمایشات TB هستند.
دو نوع آزمایش در دسترس است:
- آزمایش خون توبرکلوزیس IGRA: که به عنوان سنجش طول موج گاما نیز شناخته می شود، نیاز به نمونه برداری خون می باشد.
- آزمایش توبرکولین پوستی: به عنوان TST نیز نام دارد و توسط مقدار کمی از مایع (که توبرکولین نیز نام دارد) در پوست پایین دست تزریق می شود.
به دنبال این تست، شما باید در طی 48 تا 72 ساعت بعد به پزشک مراجعه کنید تا پاسخ پوست شما را به توبرکولین بررسی کند.
هپاتیت B:
HBV یکی از پنج نوع ویروس هپاتیت است که تاکنون شناسایی و به طور عمده کبد را درگیر می کند.
این بیماری از طریق تماس با خون یا سایر مایعات بدن فرد بیمار در حین تماس جنسی یا استفاده از سرنگ مشترک، تیغ یا مسواک منتشر می شود همچنین احتمال انتقال آن از مادر به جنین در هنگام تولد یا پس از ان نیز وجود دارد.
عفونت HBV می تواند به صورت حاد یا مزمن باشد، روند عفونت از فرم خفیف که تنها به مدت چند هفته طول می کشد تا شکل جدی تر آن که سال ها ادامه دارد و می تواند به عوارضی مانند سیروز یا سرطان کبد منجر شود، متفاوت است.
طبق گزارش CDC هر ساله در ایالات متحده 1800 نفر بر اثر بیماری کبد که مرتبط با HBV است جان خود را از دست می دهند.
اکثر مبتلایان به عفونت مزمن هیچ علائمی نخواهند داشت.
برای غربالگری بزرگسالان این گونه افراد (افراد بدون علامت) که در یکی از برای HBV مزمن قرار دارند، می توان از آزمایش آنتی ژن سطحی هپاتیت ب (HBsAg) استفاده کرد.
واکسن های موثر در برابر HBV نیز در دسترس می باشد، با این وجود کسانی که واکسن تزریق نمیکنند یا کسانی که در معرض خطر بالای ابتلا هستند و پیش از انجام غربالگری برای عفونت HBV واکسن میزنند بهتر است انجام تست را در نظر داشته باشند.
پیشنهادات (غربالگری بزرگسالان):
از آنجا که شیوع عفونت HBV (در جمعیت عمومی ایالات متحده) اندک است و در بیشتر افراد بیمار منجر به عارضه ای نمی شود، انجام غربالگری HBV برای کسانی که در معرض خطر بالای ابتلا نیستند توصیه نمی شود.
برای افراد با خطر بالای ابتلا به این عفونت، چندین سازمان بهداشت از جمله CDC، انجمن امریکایی برای مطالعه بیماری های کبد (AASLD) و گروه ویژه خدمات پیشگیری ایالات متحده غربالگری انجام غربالگری HBS را اکیدا توصیه می کنند.
نمونه هایی از افراد در معرض خطر عبارتند از:
- مراقب بهداشت و کارکنان سلامت عمومی که ممکن است در معرض خون یا دیگر مایعات بدن حاوی ویروس باشند.
- افراد متولد مناطقی از جهان که شیوع HBV در آن ها بالای 2% است (مانند کشورهای آسیا و آفریقا)، صرف نظر از اینکه واکسینه شدند یا خیر.
- افرادی که در ایالات متحده متولد شدند. اما در اوایل زندگی واکسینه نشدند و والدین آنها اهل منطقه ای با شیوع بیش از 8٪ HBV هستند.
- مردان همجنسگرا
- مصرف کنندگان مواد مخدر تزریقی
- افرادی که دارای سطوح بالای آنزیم های کبدی (AST و ALT) هستند.
- افرادی که واجد شرایط پزشکی خاصی هستند و سیستم ایمنی بدن آنها باید سرکوب و تضعیف شود مانند افرادی که پیوند عضو انجام دادند.
- بیماران دیالیزی
- افرادی که ارتباط نزدیکی با فرد مبتلا به HBV دارند یا شریک جنسی آنها مبتلا به HBV (به طور مثال، جواب مثبت آزمایش HBsAg) است.
- افراد مبتلا به HIV
- افرادی که پس از رفتاری پر خطر ( برای مثال مردانی که رابطه همجنسگرایانه داشتند و مصرف کنندگان مواد مخدر (دارو) تزریقی) برای HBV واکسن میزنند.
علاوه بر این، AASLD غربالگری HBV را برای موارد زیر توصیه می کند:
- افرادی که شرکای جنسی متعدد دارند.
- کسانی که سابقه بیماری های مقاربتی (STD) دارند.
- زندانیان
- افراد مبتلا به عفونت هپاتیت C
علت انجام این آزمایش (غربالگری بزرگسالان):
افراد مبتلا به HBV مزمن می توانند ناآگاهانه عفونت را به دیگران منتقل کنند و در معرض خطر عوارض جدی عفونت باقی بمانند.
(غربالگری بزرگسالان) هپاتیت C:
طبق آمار مراکز کنترل و پیشگیری از بیماری (CDC) از سال 2010 شاهد افزایش روزافزون تعداد موارد جدید ابتلا به هپاتیت C به ویژه در بزرگسالان (19-29 سال) هستیم و بیشتر آنها مربوط به مصرف مواد مخدر به صورت تزریقی است.
برای برخی افراد ابتلا به عفونت ویروس هپاتیت C منجر به بیماری کوتاه مدت همراه با علائم ناچیز، خفیف یا حتی بدون علائم می باشد و ویروس بدون درمان خاص از بدن پاک می شود. این نوع بیماری، هپاتیت حاد C نام دارد.
با این حال، بیش از نیمی از افراد مبتلا به هپاتیت C حاد به هپاتیت C مزمن مبتلا می شوند.
بدون درمان، هپاتیت C مزمن می تواند به مشکلات جدی و طولانی مدت سلامتی مانند سیروز و سرطان کبد منجر شود و ممکن است کشنده باشد. هپاتیت C مزمن در طی زمان به آرامی پیشرفت می کند. بنابراین افراد بیمار ممکن است از ابتلا به این بیماری آگاهی نداشته باشند. تا زمانی که به اندازه کافی سبب آسیب به کبد شود و بر عملکرد کبد تأثیر بگذارد.
طبق گزارش CDC، بیش از 2.4 میلیون امریکایی با عفونت مزمن HCV زندگی می کنند. بدون آنکه بسیاری از این افراد از آن اطلاع داشته باشند.
(غربالگری بزرگسالان) عوامل خطر هپاتیت:
در صورتی که در معرض ویروس هپاتیت C قرار بگیرید ممکن است به عفونت HCV مبتلا شوید.
هپاتیت C اغلب توسط خون حاوی ویروس از طریق اشتراک سوزن، سرنگ یا هر وسیله مشابه هنگام استعمال داروی وریدی گسترش می یابد.
معمولا انتقال از طریق فعالیت جنسی، وسایل شخصی اشتراکی مانند تیغ یا مسواک و از مادر مبتلا به جنین در دوران بارداری و زایمان نیز اتفاق می افتد.
پیش از سال 1992، هنگامی که غربالگری HCV خون اهدایی معمول شد، ابتلا به HCV از طریق انتقال خون یا پیوند اعضا نیز امکان پذیر بود. کارکنان خدمات بهداشتی که در معرض خون حاوی ویروس قرار دارند نیز در معرض خطر هستند.
توصیه های غربالگری هپاتیت:
سازمان های بهداشتی از جمله CDC، انجمن بیماری های عفونی امریکا و انجمن مطالعه بیماری های کبدی امریکا موارد زیر را توصیه می کنند:
انجام یکبار آزمایش برای همه افراد بالای 18 (غربالگری بزرگسالان) سال صرف نظر از عوامل خطر ابتلا به هپاتیت C
همچنین انجام یکبار آزمایش صرف نظر از سن برای افرادی که:
- هرگونه داروی غیرقانونی تزریق کرده اند.
- انتقال خون یا پیوند اعضا را قبل از ژوئیه 1992 (پیش از آنکه آزمایش HCV برای خون و اندام پیوندی انجام شود) انجام دادند.
- کنسانتره های فاکتورها انعقادی که پیش از 1987 تولید شدند را دریافت کردند.
- به مدت طولانی دیالیز داشتند.
- فرزندان مادرانی که HCV آنها مثبت است.
- در معرض خون فرد مبتلا به هپاتیت C قرار گرفتند.
- کارکنان خدمات بهداشتی، پزشکی اورژانس یا سلامت عمومی هستند که در معرض خون دارای HCV قرار دارند.
- شواهدی از بیماری مزمن کبد داشتند.
- مبتلا به HIV هستند.
- آزمایش دوره ای برای کسانی که به صورت مداوم در معرض عوامل خطر مانند استفاده از داروهای تزریقی هستند.
دیگر توصیه های CDC:
انجام غربالگری در طول هر بارداری برای همه زنان باردار (غربالگری سلامت مادر و جنین)
- انجام غربالگری برای اشخاصی که آن را درخواست کنند.
گروه ویژه خدمات پیشگیری ایالات متحده (USPSTF) نیز توصیه های مشابهی ارائه می دهد:
- انجام آزمایش برای همه بزرگسالان در سنین 18 تا 79 سال
- انجام غربالگری منظم برای افرادی که در معرض خطر هستند، صرف نظر از سن
- غربالگری زنان باردار، صرف نظر از سن
آزمایشات HCV
- آزمایش غربالگری اولیه یک آزمایش آنتی بادی HCV است که وجود آنتی بادی های ویروس در خون فرد را شناسایی می کند.
بدن فرد این آنتی بادی ها را در مواجهه با ویروس تولید می کند.
این آزمایش نمی تواند بین عفونت پیشین که پاکسازی شده است و عفونت فعلی و فعال تمایز قائل شود.
- در صورت مثبت بودن آزمایش آنتی بادی، آزمایش دوم برای ویروس (HCV RNA) انجام می شود تا مشخص شود که فرد عفونت فعلی و فعال دارد یا خیر.
دلایل انجام آزمایش HCV:
بسیاری از افرادی که ممکن است چندین سال پیش به این ویروس مبتلا شده باشند، هیچگونه علائم قابل توجهی ندارند و از وضعیت خود بی اطلاع هستند. با یکبار انجام آزمایش می توان این عفونت ها را تشخیص داد و امکان درمان و پیشگیری از عوارض را فراهم کرد.
در صورت شناسایی و درمان هپاتیت C مزمن پیش از ایجاد زخم در کبد، عوارضی مانند سیروز، سرطان کبد و مرگ قابل پیشگیری است. در بیش از 90% موارد درمان های HCV می توانند از بروز عوارض دیررس پیشگیری کند.